Retinoblastoma
Retinoblastoma
pārskats
Acs anatomija
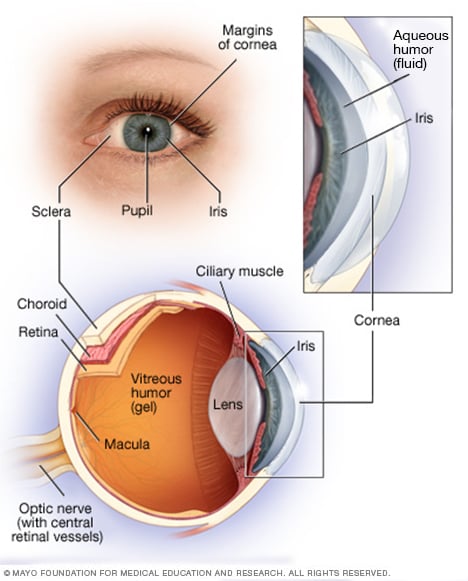
Acs anatomija
Jūsu acs ir sarežģīta un kompakta struktūra aptuveni 2,5 cm diametrā. Tas saņem miljoniem informācijas par ārpasauli, ko jūsu smadzenes ātri apstrādā.
Retinoblastoma ir acs vēzis, kas sākas tīklenē - smalkajā acs iekšienē. Retinoblastoma visbiežāk skar mazus bērnus, bet reti var rasties pieaugušajiem.
Jūsu tīklene sastāv no nervu audiem, kas uztver gaismu, kas nāk caur acs priekšpusi. Tīklene caur redzes nervu sūta signālus uz smadzenēm, kur šie signāli tiek interpretēti kā attēli.
Retinoblastoma ir reta acu vēža forma un visizplatītākā bērnu acs vēža forma. Retinoblastoma var rasties vienā vai abās acīs.
Simptomi
Tā kā retinoblastoma galvenokārt skar zīdaiņus un mazus bērnus, simptomi nav izplatīti. Pazīmes, kuras jūs varat pamanīt, ir šādas:
- Eine weiße Farbe im mittleren Augenkreis (Pupille), wenn Licht in das Auge scheint, z. B. wenn jemand ein Blitzfoto des Kindes macht
- Augen, die in verschiedene Richtungen zu schauen scheinen
- Schlechte Sicht
- Augenrötung
- Augenschwellung
Kad jāiet pie ārsta?
Vienojieties pie sava bērna ārsta, ja pamanāt kādas izmaiņas bērna acīs, kas jūs uztrauc. Retinoblastoma ir rets vēzis, tāpēc jūsu bērna ārsts vispirms var pārbaudīt citas biežāk sastopamās acu slimības.
Ja jūsu ģimenes anamnēzē ir bijusi retinoblastoma, apspriediet to ar savu ārstu, ja plānojat dzemdēt bērnus.
Cēloņi
Autosomāli dominējošais mantojuma modelis
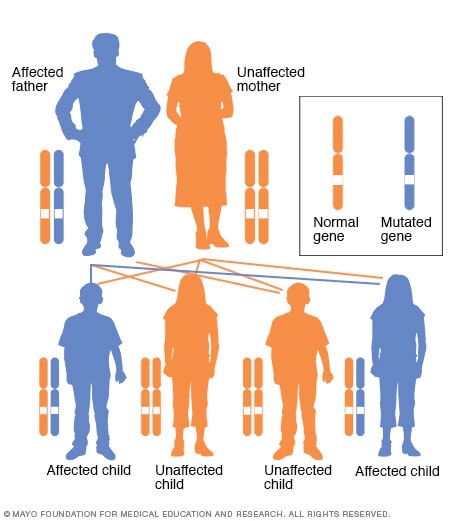
Autosomāli dominējošais mantojuma modelis
Autosomāli dominējošā traucējumā izmainītais gēns ir dominējošais gēns, kas atrodas vienā no nedzimuma hromosomām (autosomām). Jums ir nepieciešams tikai viens izmainīts gēns, lai to ietekmētu šāda veida traucējumi. Personai ar autosomāli dominējošiem traucējumiem - šajā gadījumā tēvam - ir 50 procentu iespējamība, ka viņam būs skarts bērns ar vienu izmainītu gēnu (dominējošo gēnu) un 50 procentu iespēja, ka viņam būs neskarts bērns ar diviem tipiskiem gēniem (recesīviem gēniem).
Retinoblastoma rodas, kad tīklenes nervu šūnās attīstās ģenētiskas mutācijas. Šīs mutācijas liek šūnām turpināt augt un vairoties, kad veselās šūnas mirst. Šī uzkrājošā šūnu masa veido audzēju.
Retinoblastomas šūnas var iekļūt tālāk acī un tuvējās struktūrās. Retinoblastoma var izplatīties (metastēt) arī citās ķermeņa daļās, tostarp smadzenēs un mugurkaulā.
Vairumā retinoblastomas gadījumu nav skaidrs, kas izraisa ģenētisko mutāciju, kas izraisa vēzi. Tomēr bērniem ir iespējams mantot ģenētisku mutāciju no saviem vecākiem.
Retinoblastoma, kas ir iedzimta
Gēnu mutācijas, kas palielina retinoblastomas un citu vēža veidu risku, var tikt nodotas no vecākiem bērniem.
Iedzimta retinoblastoma tiek nodota no vecākiem bērniem autosomāli dominējošā veidā, kas nozīmē, ka tikai vienam vecākam ir nepieciešama viena mutētā gēna kopija, lai palielinātu retinoblastomas risku bērniem. Ja vecākam ir mutēts gēns, katram bērnam ir 50 procentu iespēja mantot šo gēnu.
Lai gan ģenētiska mutācija palielina bērna risku saslimt ar retinoblastomu, tas nenozīmē, ka vēzis ir neizbēgams.
Bērniem ar iedzimtu retinoblastomas formu slimība mēdz attīstīties agrākā vecumā. Iedzimta retinoblastoma mēdz rasties arī abās acīs, nevis tikai vienā acī.
Komplikācijas
Bērniem, kuri tiek ārstēti ar retinoblastomu, ir risks, ka vēzis atgriezīsies ārstētajā acī un ap to. Šī iemesla dēļ jūsu bērna ārsts ieplānos papildu vizītes, lai pārbaudītu recidivējošu retinoblastomu. Ārsts var izveidot personalizētu turpmākās aprūpes grafiku jūsu bērnam, kas ietver biežas acu pārbaudes.
Turklāt bērniem ar iedzimtu retinoblastomas formu ir paaugstināts risks saslimt ar citiem vēža veidiem jebkurā ķermeņa daļā gados pēc ārstēšanas, īpaši pineoblastomas, smadzeņu audzēja veida. Šī iemesla dēļ bērnus ar iedzimtu retinoblastomu var regulāri pārbaudīt, lai pārbaudītu citus vēža veidus.
profilakse
Ārsti nav pārliecināti, kas izraisa lielāko daļu retinoblastomas gadījumu, tāpēc nav pierādīts veids, kā novērst slimību.
Profilakse ģimenēm ar iedzimtu retinoblastomu
Ja jūsu bērnam ir diagnosticēta retinoblastoma, ārsts var ieteikt ģenētisko pārbaudi, lai noteiktu, vai vēzi izraisīja iedzimta gēnu mutācija. Jūsu ārsts var ieteikt jums tikties ar ģenētisko konsultantu, kurš var palīdzēt jums izlemt, vai jums ir jāveic ģenētiskā pārbaude.
Ģenētiskā pārbaude ļauj ģimenēm uzzināt, vai viņu bērniem var būt paaugstināts retinoblastomas risks, lai varētu attiecīgi plānot medicīnisko aprūpi. Piemēram, acu pārbaudes var sākties neilgi pēc dzimšanas vai dažās situācijās pirms bērna piedzimšanas. Tādā veidā retinoblastomu var diagnosticēt ļoti agri – kad audzējs ir mazs un vēl ir iespēja izārstēties un saglabāt redzi.
Ģenētisko testēšanu var izmantot, lai noteiktu, vai:
- Ihr Kind mit Retinoblastom hat ein Risiko für andere verwandte Krebsarten.
- Ihr Kind mit Retinoblastom kann eine Genmutation tragen, die an seine zukünftigen Kinder weitergegeben werden kann.
- Ihre anderen Kinder sind einem Retinoblastom und anderen verwandten Krebsarten ausgesetzt.
- Sie und Ihr Partner haben die Möglichkeit, die genetische Mutation an zukünftige Kinder weiterzugeben.
Avoti:
- Retinoblastom-Behandlung (PDQ) – Version für medizinische Fachkräfte. Nationales Krebs Institut. https://www.cancer.gov/types/retinoblastoma/hp/retinoblastoma-treatment-pdq. Abgerufen am 18. Januar 2021.
- Yanoff M. et al., Hrsg. Bösartige intraokulare Neoplasien. In: Augenheilkunde. 5. Aufl.: Elsevier; 2019. https://www.clinicalkey.com. Abgerufen am 18. Januar 2021.
- Chirurgische Maßnahmen. American Society of Ocularists. https://www.ocularist.org/resources_surgical_procedures.asp. Abgerufen am 21. Januar 2021.
- Kliegman RM, et al., Hrsg. Retinoblastom In: Nelson Textbook of Pediatrics. 21. Aufl. Elsevier; 2020. https://www.clinicalkey.com. Abgerufen am 4. Dezember 2020.
- Dimaras H. et al. Retinoblastom, der sichtbare ZNS-Tumor: Eine Übersicht. Zeitschrift für neurowissenschaftliche Forschung. 2019; doi:10.1002/jnr.24213.
- Fragen Sie MayoExpert. Retinoblastom (Kind). Mayo-Klinik; 2019.
- Hartnett ME, Hrsg. Pädiatrische Netzhaut. 3. Aufl. Lippincott Williams & Wilkins; 2020.

 Suche
Suche
 Mein Konto
Mein Konto