Raynaud-Krankheit
Überblick
Die Raynaud-Krankheit (Ray-NOSE) führt dazu, dass sich einige Bereiche Ihres Körpers – wie Ihre Finger und Zehen – als Reaktion auf kalte Temperaturen oder Stress taub und kalt anfühlen. Bei der Raynaud-Krankheit verengen sich kleinere Arterien, die Ihre Haut mit Blut versorgen, wodurch der Blutfluss zu den betroffenen Bereichen eingeschränkt wird (Vasospasmus).
Frauen haben häufiger als Männer die Raynaud-Krankheit, auch bekannt als Raynaud- oder Raynaud-Phänomen oder -Syndrom. Es scheint häufiger bei Menschen vorzukommen, die in kälteren Klimazonen leben.
Die Behandlung der Raynaud-Krankheit hängt von ihrer Schwere ab und davon, ob Sie andere Gesundheitsprobleme haben. Für die meisten Menschen ist die Raynaud-Krankheit nicht behindernd, aber sie kann Ihre Lebensqualität beeinträchtigen.
Symptome
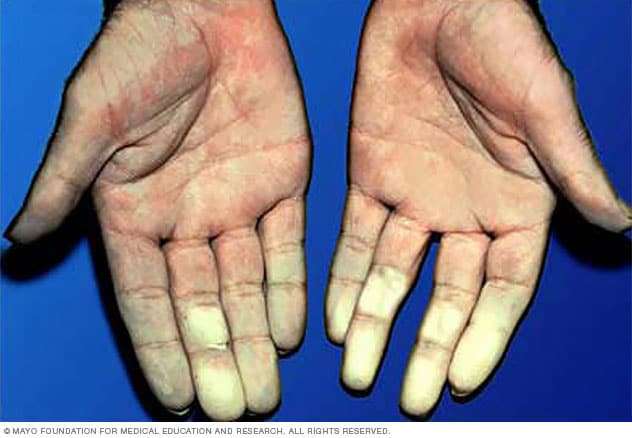
Raynaud-Krankheit

Raynaud-Krankheit
Die Raynaud-Krankheit führt dazu, dass sich kleinere Arterien, die die Haut mit Blut versorgen, als Reaktion auf Kälte oder Stress verengen. Die betroffenen Körperteile, normalerweise Finger und Zehen, können sich weiß oder blau verfärben und sich kalt und taub anfühlen, bis sich die Durchblutung verbessert, normalerweise wenn Sie warm werden.
Anzeichen und Symptome der Raynaud-Krankheit sind:
- Kalte Finger oder Zehen
- Farbveränderungen Ihrer Haut als Reaktion auf Kälte oder Stress
- Taubheitsgefühl, prickelndes Gefühl oder stechender Schmerz beim Aufwärmen oder Stressabbau
Während eines Raynaud-Anfalls werden die betroffenen Hautpartien normalerweise zuerst weiß. Dann werden sie oft blau und fühlen sich kalt und taub an. Wenn Sie sich erwärmen und sich Ihre Durchblutung verbessert, können die betroffenen Bereiche rot werden, pochen, kribbeln oder anschwellen.
Obwohl Raynaud am häufigsten Ihre Finger und Zehen betrifft, kann es auch andere Bereiche Ihres Körpers betreffen, wie Nase, Lippen, Ohren und sogar Brustwarzen. Nach dem Aufwärmen kann es 15 Minuten dauern, bis der normale Blutfluss in den Bereich zurückkehrt.
Wann zum arzt
Suchen Sie sofort Ihren Arzt auf, wenn Sie eine Vorgeschichte von schwerem Raynaud-Syndrom haben und eine Wunde oder Infektion in einem Ihrer betroffenen Finger oder Zehen entwickeln.
Ursachen
Ärzte verstehen die Ursache von Raynauds Attacken nicht vollständig, aber Blutgefäße in Händen und Füßen scheinen auf Kälte oder Stress überzureagieren.
Blutgefäße im Spasmus
Mit Raynaud verengen sich die Arterien an Ihren Fingern und Zehen und schränken die Blutversorgung kurzzeitig ein, wenn Sie Kälte oder Stress ausgesetzt sind. Im Laufe der Zeit können sich diese kleinen Arterien leicht verdicken, was den Blutfluss weiter einschränkt.
Kalte Temperaturen lösen am ehesten einen Angriff aus. Kälteeinwirkung, wie z. B. das Eintauchen der Hände in kaltes Wasser, die Entnahme von etwas aus einem Gefrierschrank oder der Aufenthalt in kalter Luft, ist der wahrscheinlichste Auslöser. Bei manchen Menschen kann emotionaler Stress eine Episode auslösen.
Primäres vs. sekundäres Raynaud-Syndrom
Es gibt zwei Haupttypen der Bedingung.
- Primäre Raynauds. Diese häufigste Form, auch Raynaud-Krankheit genannt, ist nicht das Ergebnis einer damit verbundenen Erkrankung. Es kann so mild sein, dass viele Menschen mit primärem Raynaud keine Behandlung suchen. Und es kann sich selbst lösen.
-
Sekundäres Raynaud. Diese Form wird auch als Raynaud-Phänomen bezeichnet und wird durch ein zugrunde liegendes Problem verursacht. Obwohl das sekundäre Raynaud-Syndrom weniger häufig ist als die primäre Form, neigt es dazu, schwerwiegender zu sein.
Anzeichen und Symptome eines sekundären Raynaud-Syndroms treten normalerweise im Alter von etwa 40 Jahren auf, später als beim primären Raynaud-Syndrom.
Ursachen für sekundäres Raynaud sind:
- Erkrankungen des Bindegewebes. Die meisten Menschen, die an einer seltenen Krankheit leiden, die zu einer Verhärtung und Narbenbildung der Haut führt (Sklerodermie), haben Raynaud-Krankheit. Andere Krankheiten, die das Raynaud-Risiko erhöhen, sind Lupus, rheumatoide Arthritis und das Sjögren-Syndrom.
- Erkrankungen der Arterien. Dazu gehören eine Ansammlung von Plaques in Blutgefäßen, die das Herz versorgen, eine Erkrankung, bei der sich die Blutgefäße der Hände und Füße entzünden, und eine Art Bluthochdruck, der die Arterien der Lunge betrifft.
- Karpaltunnelsyndrom. Dieser Zustand beinhaltet Druck auf einen Hauptnerv Ihrer Hand, was zu Taubheit und Schmerzen in der Hand führt, die die Hand anfälliger für kalte Temperaturen machen können.
- Wiederholte Aktion oder Vibration. Langfristiges Tippen, Klavierspielen oder ähnliche Bewegungen sowie das Bedienen von vibrierenden Werkzeugen wie Presslufthämmern können zu Verletzungen durch Überbeanspruchung führen.
- Rauchen. Rauchen verengt die Blutgefäße.
- Verletzungen an Händen oder Füßen. Beispiele hierfür sind ein Handgelenksbruch, eine Operation oder Erfrierungen.
- Bestimmte Medikamente. Dazu gehören Betablocker gegen Bluthochdruck, Migränemedikamente, die Ergotamin und Sumatriptan enthalten, Medikamente gegen Aufmerksamkeitsdefizit-/Hyperaktivitätsstörungen, bestimmte Chemotherapeutika und Medikamente, die eine Verengung der Blutgefäße verursachen, wie einige rezeptfreie Erkältungsmedikamente.
Risikofaktoren
Zu den Risikofaktoren für primäres Raynaud gehören:
- Sex. Es sind mehr Frauen als Männer betroffen.
- Das Alter. Obwohl jeder die Erkrankung entwickeln kann, beginnt das primäre Raynaud-Syndrom oft im Alter zwischen 15 und 30 Jahren.
- Klima. Die Störung tritt auch häufiger bei Menschen auf, die in kälteren Klimazonen leben.
- Familiengeschichte. Ein Verwandter ersten Grades – ein Elternteil, Geschwister oder Kind – mit der Krankheit scheint Ihr Risiko für primäres Raynaud zu erhöhen.
Zu den Risikofaktoren für sekundäres Raynaud gehören:
- Assoziierte Krankheiten. Dazu gehören Erkrankungen wie Sklerodermie und Lupus.
- Bestimmte Berufe. Dazu gehören Jobs, die wiederholte Traumata verursachen, wie z. B. das Bedienen von Werkzeugen, die vibrieren.
- Exposition gegenüber bestimmten Stoffen. Dazu gehören das Rauchen, die Einnahme von Medikamenten, die die Blutgefäße beeinflussen, und der Kontakt mit bestimmten Chemikalien wie Vinylchlorid.
Komplikationen
Wenn das sekundäre Raynaud-Syndrom schwerwiegend ist – was selten vorkommt – kann eine verringerte Durchblutung Ihrer Finger oder Zehen zu Gewebeschäden führen.
Eine vollständig verstopfte Arterie kann zu Wunden (Hautgeschwüren) oder abgestorbenem Gewebe führen, die beide schwer zu behandeln sind. In seltenen Fällen kann es in extremen unbehandelten Fällen erforderlich sein, den betroffenen Körperteil zu entfernen.
Verhütung
Um Raynauds Angriffe zu verhindern:
-
Bündeln Sie sich im Freien. Wenn es kalt ist, ziehen Sie eine Mütze, einen Schal, Socken und Stiefel sowie zwei Schichten Fäustlinge oder Handschuhe an, bevor Sie nach draußen gehen. Tragen Sie einen Mantel mit eng anliegenden Bündchen um Ihre Fäustlinge oder Handschuhe, um zu verhindern, dass kalte Luft Ihre Hände erreicht.
Verwenden Sie auch chemische Handwärmer. Tragen Sie Ohrenschützer und eine Gesichtsmaske, wenn Ihre Nasenspitze und Ihre Ohrläppchen kälteempfindlich sind.
- Wärmen Sie Ihr Auto auf. Lassen Sie Ihre Autoheizung einige Minuten laufen, bevor Sie bei kaltem Wetter fahren.
-
Treffen Sie Vorsichtsmaßnahmen in Innenräumen. Trage Socken. Tragen Sie Handschuhe, Fäustlinge oder Topflappen, wenn Sie Lebensmittel aus dem Kühl- oder Gefrierschrank nehmen. Manche Menschen finden es hilfreich, im Winter Fäustlinge und Socken im Bett zu tragen.
Da Klimaanlagen Attacken auslösen können, stellen Sie Ihre Klimaanlage auf eine wärmere Temperatur ein. Verwenden Sie isolierte Trinkgläser.
Quellen:
- Wigley FM. Klinische Manifestationen und Diagnose des Raynaud-Phänomens. https://www.uptodate.com/contents/search. Abgerufen am 19. Oktober 2020.
- Was ist das Raynaud-Phänomen? National Institute of Arthritis and Musculoskeletal and Skin Diseases. https://www.niams.nih.gov/Health_Info/Raynauds_Phenomenon/raynauds_ff.asp. Abgerufen am 19. Oktober 2020.
- Wigley FM. Behandlung des Raynaud-Phänomens: Erstbehandlung. https://www.uptodate.com/contents/search. Abgerufen am 19. Oktober 2020.
- Pauling JD, et al. Raynaud-Phänomen – Ein Update zu Diagnose, Klassifizierung und Behandlung. Klinische Rheumatologie. 2019; doi:10.1007/s10067-019-04745.
- Raynauds. Nationales Institut für Herz, Lunge und Blut. https://www.nhlbi.nih.gov/health/health-topics/topics/Raynaud. Abgerufen am 19. Oktober 2020.
- James WD, et al. Hautgefäßerkrankungen. In: Andrews‘ Diseases of the Skin: Clinical Dermatology. 13. Aufl. Elsevier; 2020. https://www.clinicalkey.com. Abgerufen am 20. Oktober 2020.
- Pizzorono JE, et al., Hrsg. Lehrbuch der Naturheilkunde. 5. Aufl. Elsevier; 2021. https://www.clinicalkey.com. Abgerufen am 20. Oktober 2020.