Podle komplexní globální analýzy antimikrobiální rezistence zemře do roku 2050 na infekce odolné vůči antibiotikům více než 39 milionů lidí.
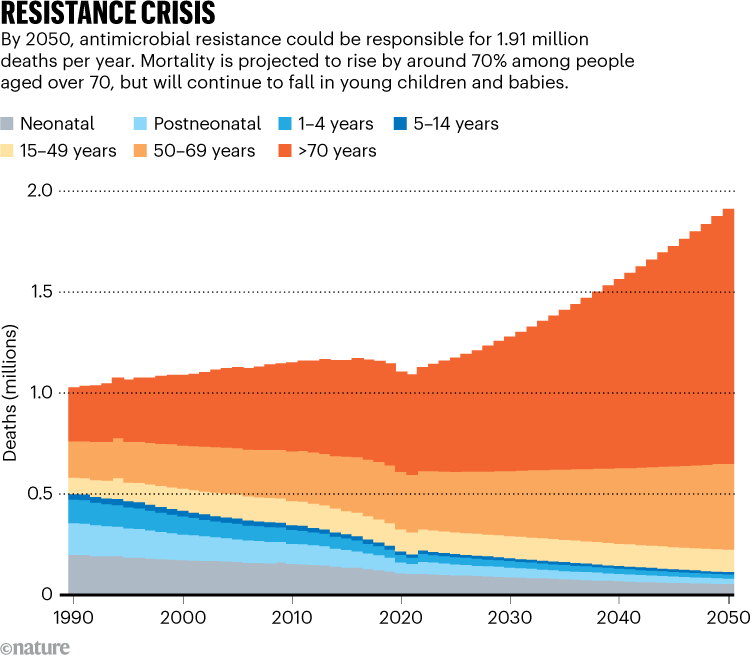
Zpráva zveřejněná 16. záříLancet 1zjistili, že v letech 1990 až 2021 zemřelo ročně více než milion lidí na infekce odolné vůči lékům a do roku 2050 by toto číslo mohlo stoupnout téměř na 2 miliony. V letech 2025 až 2050 by mohlo být zachráněno kolem 92 milionů životů díky širšímu přístupu k vhodným antibiotikům a lepší léčbě infekcí, odhaduje zpráva.
„Je to důležitý příspěvek k pochopení toho, jak jsme se dostali tam, kde jsme, a k poskytnutí racionálního očekávání budoucí zátěže [odporu], abychom informovali o dalších krocích, které lze podniknout,“ říká Joseph Lewnard, epidemiolog z University of California v Berkeley.
"Myslím, že čísla expozice jsou pravděpodobně mnohem vyšší, než jaká byla zde hlášena," zejména v zemích, kde existují mezery v datech, říká Timothy Walsh, mikrobiolog z University of Oxford ve Velké Británii. Čísla naznačují, že svět zaostává za cílem OSN snížit do roku 2030 úmrtnost způsobenou antimikrobiální rezistencí.
Rostoucí úmrtí
Výzkumníci analyzovali údaje o úmrtích a záznamy nemocnic z 204 zemí v letech 1990 až 2021, přičemž se zaměřili na 22 patogenů, 84 kombinací bakterií a antibiotik, vůči nimž jsou rezistentní, a 11 nemocí, včetně krevních infekcí a meningitidy.
Výsledky ukazují, že počet dětí do 5 let umírajících na infekce rezistentní vůči lékům klesl za posledních 30 let o více než 50 %, zatímco úmrtnost lidí starších 70 let se zvýšila o 80 % (viz „Krize odporu“).
Úmrtí v důsledku infekcíStaphylococcus aureus— která infikuje kůži, krev a vnitřní orgány — zaznamenala největší nárůst, a to o 90,29 %.
Mnoho z nejsmrtelnějších infekcí mezi lety 1990 a 2021 bylo způsobeno skupinou bakterií, které jsou zvláště odolné vůči lékům, nazývané gramnegativní bakterie. Tato kategorie zahrnujeEscherichia coliaAcinetobacter baumannii— patogen spojený s nemocničními infekcemi.
Gramnegativní bakterie jsou odolné vůči karbapenemovým antibiotikům, třídě antibiotik používaných k léčbě závažných infekcí, a mohou si vyměňovat geny rezistence vůči antibiotikům s jinými druhy a přenášet je na potomky. Úmrtí spojená s gramnegativními bakteriemi rezistentními na karbapenem se zvýšila o 149,51 % z 50 900 případů v roce 1990 na 127 000 případů v roce 2021.
Zpráva odhaduje, že do roku 2050 by antimikrobiální rezistence mohla každý rok způsobit 1,91 milionu úmrtí a celkem 8,22 milionu lidí zemře na nemoci související s rezistencí. K více než 65 % úmrtí připisovaných AMR v roce 2050 dojde u lidí starších 70 let.
„Tato studie ukazuje, že máme problém s kvalitou systému zdravotní péče a prevencí infekcí,“ říká spoluautor Mohsen Naghavi, lékař a epidemiolog z University of Washington v Seattlu.
Cílené zásahy
Regiony s nejvyšší předpokládanou úmrtností jsou jižní Asie, Latinská Amerika a Karibik. Výzkumníci zdůrazňují, že v zemích s nízkými a středními příjmy je třeba upřednostňovat strategie pro boj s drogovou rezistencí.
„Potřebujeme více globálních investic a mnohem reálnější interaktivní spolupráci se zeměmi s nízkými příjmy, abychom zajistili, že budou dobře vybaveny,“ říká Walsh. Strategie musí zajistit, aby nemocnice v zemích s nízkými příjmy měly přístup k diagnostickým nástrojům, antibiotikům, čisté vodě a hygieně, dodává.
"Většina z těchto úmrtí ve skutečnosti nevyžaduje žádné nové nebo specifické zásahy, kterým je třeba zabránit. To je důležité poselství, které sdělují," říká Lewnard.
Zákonodárci by se také měli zabývat nadužíváním antibiotik v zemědělství, které urychluje bakteriální rezistenci, a investovat do výzkumu inovativních antibiotik, řekl Walsh.
Autoři doufají, že zpráva „poskytne informace o tom, jak vyvíjet nové léky, na které nové léky se zaměřit a kterým novým vakcínám věnovat pozornost,“ říká spoluautorka Eve Wool, výzkumná manažerka v Institutu pro metriky zdraví a hodnocení v Seattlu, Washington.

 Suche
Suche
 Mein Konto
Mein Konto

