Egy nagy felülvizsgálat megállapította, hogy két, az Egyesült Királyságban még nem engedélyezett gyógyszer a leghatékonyabb gyógyszer az álmatlanság kezelésére.
Az Oxfordi Egyetem szakértői több mint 150 tanulmányt vizsgáltak meg, amelyekben 30 különböző gyógyszer hatását tesztelték több ezer alvásproblémával küzdő felnőttön.
A Lunesta márkanév alatt forgalmazott Eszopiclone és a Dayvigo néven forgalmazott lemborexant voltak a legjobbak az álmatlanság tüneteinek enyhítésében.
Jobban hatottak, mint a benzodiazepinek és a Z-gyógyszerek, két erős altató, amelyeket az NHS főnökei szeretnének fokozatosan megszüntetni.
Mindkét tablettát már használják Európában és az Egyesült Államokban. Ezek olyan hipnotikumok, amelyek megnyugtatják az agyat, és nagyon gyorsan elaltatnak valakit.
A tanulmány vezetője, Andrea Cipriani professzor elmondta, hogy arra számít, hogy a brit szabályozó hatóságok megfontolják mindkét gyógyszer jóváhagyását az eredmények alapján.
Megjegyezte azonban, hogy mellékhatásokat okozhatnak, például fejfájást, szédülést és hányingert – hasonlóan a függőséget okozó benzodiazepinekhez.
Cipriani professzor azt mondta, hogy a nem gyógyszeres kezelések, mint például: B. A terápia továbbra is az első számú kezelés kell, hogy legyen.


Az Oxfordi Egyetem kutatói több mint 150 tanulmányt vizsgáltak meg, amelyekben 30 különböző gyógyszer hatását tesztelték 44 000 alvásproblémákkal küzdő felnőtten. Azt találták, hogy az eszopiklon, amelyet Lunesta márkanéven (balra) és a lemborexant, amelyet Dayvigo néven (jobbra) árulnak, a legjobbak az álmatlanság tüneteinek enyhítésére.
Az álmatlanság – amelyet rendszeres alvási nehézségként határoznak meg – a feltételezések szerint Európában minden tizedik embert érint.
Ez a termelékenység csökkenéséhez, a munkahelyi hiányzások növekedéséhez és a balesetek magasabb kockázatához vezethet.
Az álmatlanság szorosan összefügg az olyan mentális egészségi zavarokkal is, mint a depresszió és az alkoholfüggőség.
Az első vonalbeli kezelés magában foglalja az „alváshigiénia” előmozdítását, olyan egyszerű módszereket, mint például minden este ugyanabban az időben lefekvés, testmozgás és lefekvés előtti koffeinfogyasztás korlátozása.
Egyes betegeket kognitív viselkedési terápiára utalhatnak – egy beszélgetési terápiára, amelynek célja a problémák kezelése azáltal, hogy megváltoztatja a személy gondolkodásmódját. A briteknek fel lehet írni egy olyan alkalmazást is, amely hathetes önsegítő programot kínál.
A háziorvosok altatót is felírhatnak. Ezt azonban ritkán teszik meg, mert a gyógyszerek súlyos mellékhatásokat és függőséget okozhatnak.
Mindazonáltal úgy vélik, hogy Angliában 300 000 ember hosszú távon használ Z-gyógyszereket és benzodiazepineket.
Vannak, akik más okokból szedik a gyógyszert, például szorongás miatt.
Cipriani professzor az egészségügyi és tudományos újságíróknak tartott mai tájékoztatón azt mondta, hogy "kevés bizonyíték" van arra vonatkozóan, hogy az altatók mennyire hatékonyak egymáshoz képest.
Ez kérdéseket vet fel azzal kapcsolatban, hogy az orvosok „a megfelelő gyógyszereket írják-e fel” azoknak, akiknek szükségük van rájuk – mondta.
ben megjelent tanulmányuk A lándzsa 154 publikált és kiadatlan tanulmányt vizsgált át – 2021 novemberéig.
A kísérletek 30 különböző álmatlanság elleni gyógyszer tesztelt hatékonyságát értékelték 44 089 alvászavarban szenvedő felnőttnél.
Megvizsgálták azokat a betegeket, akik négy hétig kaptak gyógyszert – valamint azokat, akik három hónapig szedtek gyógyszert.
Háromnegyedük altatót, míg egynegyedük placebót kapott.
Az önkéntesek beszámoltak alvásminőségükről, arról, hogy abbahagyták-e a tabletta szedését, valamint olyan mellékhatásokról, mint a szédülés, hányinger, fáradtság, fejfájás és álmosság.
Az eredmények azt mutatták, hogy az eszopiklon és a lemborexant felülmúlta a többi gyógyszert.
A rövid ideig eszopiklont használók negyede számolt be arról, hogy tünetei javultak, míg a három hónapig szedők 38 százaléka nyilatkozott úgy, hogy könnyebben tudott aludni.
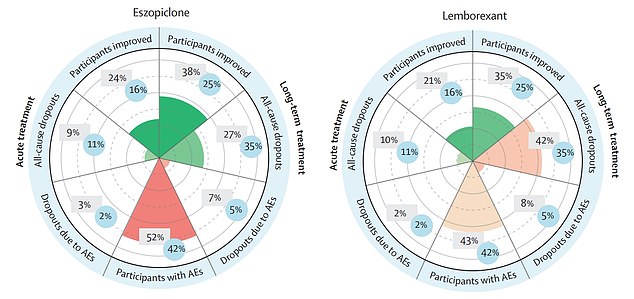
Az ábra az eszopiklon (balra) és a lemborexant (jobbra) hatásosságát mutatja álmatlanság esetén. A rövid ideig eszopiklont használók negyede számolt be arról, hogy tünetei javultak, míg a három hónapig szedők 38 százaléka nyilatkozott úgy, hogy könnyebben tudott aludni. Eközben minden ötödik önkéntes, aki lemborexant szed, azt mondta, hogy tünetei négy hét után javultak, míg 35 százalékuk három hónap után enyhült. Azonban mindkét tablettát szedő résztvevők mellékhatásokról számoltak be
Eközben minden ötödik lemborexant szedő önkéntes azt mondta, hogy tünetei négy hét után javultak, míg 35 százalékuk három hónap után enyhült.
A kutatók azonban arra figyelmeztettek, hogy a két gyógyszerrel kezelt betegek fele rosszul érzi magát.
Összehasonlításképpen, az Egyesült Királyságban a betegeknek kínált benzodiazepinek rövid távon hatékonynak bizonyultak – a felhasználók tünetei közül 10-ből hármat enyhítettek.
A kutatók azonban megjegyezték, hogy nem áll rendelkezésre információ a hosszú távú hatásaikról, és a betegek rosszul tolerálják őket, és tízből hatnál számoltak be mellékhatásokról.
A betegek mindössze 16 százaléka részesült a Z-gyógyszerekből, például a Zaleplonból, és hiányoztak a hosszú távú adatok is.
A melatonin, egy másik, az NHS-ben kínált gyógyszer pedig nem mutatott jelentős előnyöket, mindössze 18 százalék észlelt javulást, és 10-ből négy mellékhatásról számolt be.
A kutatók szerint a lemborexant biztonságossági adatai nem meggyőzőek, de úgy tűnt, hogy fennáll a fejfájás veszélye, míg az eszopiklont használók szédülésről és hányingerről számoltak be.
A kutatók szerint további vizsgálatokra van szükség annak megállapításához, hogy a két gyógyszer mennyire biztonságos az idő múlásával.
Cipriani professzor, az Oxfordi Egyetem pszichiátere azt mondta, hogy az eredmények „a legátláthatóbb és legátfogóbb képet adják az összes rendelkezésre álló adat közül” az altatókkal kapcsolatban.
Azt mondta, hogy az eredmények segíthetnek az orvosoknak abban, hogy megtalálják a legmegfelelőbb gyógyszert álmatlanságban szenvedő betegek számára, és azt mondta, hogy a szabályozó hatóságoknak figyelembe kell venniük az eredményeket, amikor eldöntik, hogy jóváhagyják-e az eszopiklont és a lemborexantot.
"Az álmatlanság lehető leghatékonyabb kezelésének szükségessége egyértelműen nagyon fontos, mivel hatással lehet a páciens egészségére, személyes életére és a szélesebb egészségügyi rendszerre" - mondta Cipriani professzor.
Ugyanakkor felhívta a figyelmet arra, hogy a tanulmány "nem azt javasolja, hogy a gyógyszeres kezelést mindig első lépésként kell alkalmazni az álmatlanság kezelésére", és figyelmeztetett arra, hogy egyes esetekben "súlyos mellékhatások" lehetnek.
Cipriani professzor azonban megjegyezte, hogy a kutatások azt mutatják, hogy egyes gyógyszerek „hatékonyak is lehetnek, és adott esetben a klinikai gyakorlatban kell őket alkalmazni”.
"Például, ha az olyan kezelések, mint a jobb alváshigiénia és a CBT nem váltak be, vagy ha a beteg meg akarja fontolni, hogy a kezelés részeként gyógyszert szedjen" - tette hozzá.

 Suche
Suche
 Mein Konto
Mein Konto

