Divas zāles, kas Apvienotajā Karalistē vēl nav apstiprinātas, ir visefektīvākās zāles bezmiega ārstēšanai, atklāts nozīmīgs pārskats.
Eksperti Oksfordas Universitātē pārbaudīja vairāk nekā 150 pētījumus, kuros tika pārbaudīta 30 dažādu medikamentu iedarbība uz tūkstošiem pieaugušo ar miega problēmām.
Eszopiklons, ko pārdod ar zīmolu Lunesta, un lemboreksants, ko tirgo kā Dayvigo, vislabāk mazināja bezmiega simptomus.
Tie iedarbojās labāk nekā benzodiazepīni un Z-zāles, divas spēcīgas miegazāles, no kurām NHS priekšnieki vēlas pakāpeniski atteikties.
Abas tabletes jau lieto visā Eiropā un ASV. Tie ir hipnotiski līdzekļi, kas nomierina smadzenes, lai kādu ļoti ātri iemidzinātu.
Pētījuma vadītājs profesors Andrea Cipriani sacīja, ka viņš sagaida, ka Lielbritānijas regulatori apsvērs abu zāļu apstiprināšanu, ņemot vērā rezultātus.
Tomēr viņš atzīmēja, ka tie var izraisīt tādas blakusparādības kā galvassāpes, reiboni un sliktu dūšu – līdzīgi kā atkarību izraisošie benzodiazepīni.
Profesors Cipriani teica, ka nefarmaceitiskām ārstēšanas metodēm, piemēram: B. terapijai joprojām vajadzētu būt pirmās izvēles ārstēšanai.


Oksfordas universitātes pētnieki pārbaudīja vairāk nekā 150 pētījumus, kuros tika pārbaudīta 30 dažādu medikamentu iedarbība uz 44 000 pieaugušo ar miega problēmām. Viņi atklāja, ka eszopiklons, ko pārdod ar zīmolu Lunesta (pa kreisi), un lemboreksants, kas tiek pārdots kā Dayvigo (pa labi), bija vislabākie bezmiega simptomu mazināšanai.
Tiek uzskatīts, ka bezmiegs, kas definēts kā regulāras miega grūtības, skar katru desmito cilvēku Eiropā.
Tas var samazināt produktivitāti, palielināt darba kavējumus un palielināt nelaimes gadījumu risku.
Bezmiegs ir cieši saistīts arī ar garīgās veselības traucējumiem, piemēram, depresiju un alkohola atkarību.
Pirmās rindas ārstēšana ietver “miega higiēnas” veicināšanu, vienkāršas metodes, piemēram, iet gulēt katru vakaru vienā un tajā pašā laikā, vingrošanu un kofeīna patēriņa ierobežošanu pirms gulētiešanas.
Daži pacienti var tikt nosūtīti uz kognitīvās uzvedības terapiju - sarunu terapiju, kuras mērķis ir pārvaldīt problēmas, mainot cilvēka domāšanas veidu. Britiem var arī izrakstīt lietotni, kas piedāvā sešu nedēļu pašpalīdzības programmu.
Ģimenes ārsti var arī izrakstīt miegazāles. Tomēr tas tiek darīts reti, jo zāles var izraisīt nopietnas blakusparādības un atkarību.
Tomēr tiek uzskatīts, ka Anglijā 300 000 cilvēku ilgstoši lieto Z-zāļu un benzodiazepīnus.
Daži lieto zāles citu iemeslu dēļ, piemēram, trauksmes dēļ.
Profesors Cipriani šodien veselības un zinātnes žurnālistiem veltītajā instruktāžā sacīja, ka ir "maz pierādījumu" par to, cik efektīvas miegazāles ir salīdzināmas viena ar otru.
Tas rada jautājumus par to, vai ārsti "izraksta pareizos medikamentus" tiem, kam tie ir nepieciešami, viņa teica.
Viņu pētījums, kas publicēts Lancete pārskatīti 154 publicēti un nepublicēti pētījumi – pabeigti līdz 2021. gada novembrim.
Eksperimentos tika novērtēta 30 dažādu bezmiega medikamentu pārbaudītā efektivitāte 44 089 pieaugušajiem ar miega traucējumiem.
Viņi pārbaudīja pacientus, kuri saņēma medikamentus četras nedēļas, kā arī tos, kuri lietoja zāles trīs mēnešus.
Trīs ceturtdaļas saņēma miegazāles, bet viena ceturtdaļa saņēma placebo.
Brīvprātīgie ziņoja par savu miega kvalitāti, to, vai viņi pārtrauca lietot tabletes, un nevēlamiem notikumiem, piemēram, reiboni, sliktu dūšu, nogurumu, galvassāpēm un miegainību.
Rezultāti parādīja, ka eszopiklons un lemboreksants pārspēja citas zāles.
Ceturtā daļa īstermiņa eszopiklona lietotāju ziņoja, ka viņu simptomi ir uzlabojušies, savukārt 38 procenti no tiem, kuri to lietoja trīs mēnešus, teica, ka spēj vieglāk aizmigt.
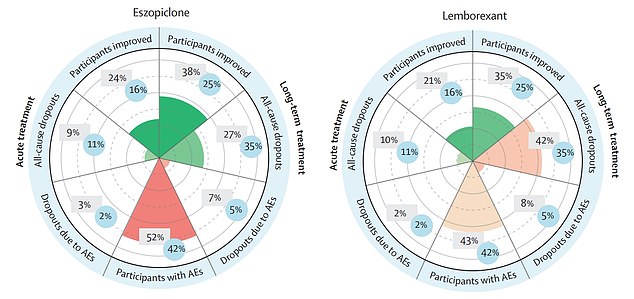
Grafikā parādīta eszopiklona (pa kreisi) un lemboreksanta (pa labi) efektivitāte bezmiega gadījumā. Ceturtā daļa īstermiņa eszopiklona lietotāju ziņoja, ka viņu simptomi ir uzlabojušies, savukārt 38 procenti no tiem, kuri to lietoja trīs mēnešus, teica, ka spēj vieglāk aizmigt. Tikmēr katrs piektais brīvprātīgais, kurš lietoja lemboreksantu, teica, ka viņu simptomi uzlabojās pēc četrām nedēļām, bet 35 procenti teica, ka tie izzūd pēc trim mēnešiem. Tomēr dalībnieki, kas lietoja abas tabletes, ziņoja par blakusparādībām
Tikmēr katrs piektais brīvprātīgais, kurš lietoja lemboreksantu, teica, ka viņu simptomi ir uzlabojušies pēc četrām nedēļām, bet 35 procenti teica, ka pēc trim mēnešiem tie ir mazinājušies.
Tomēr pētnieki brīdināja, ka līdz pusei pacientu, kas tika ārstēti ar abām zālēm, bija slikta pašsajūta.
Salīdzinājumam, Apvienotās Karalistes pacientiem piedāvātie benzodiazepīni tika atzīti par efektīviem īstermiņā - atvieglojot līdz pat trim no 10 lietotāju simptomiem.
Tomēr pētnieki atzīmēja, ka nav pieejama informācija par to ilgtermiņa ietekmi un pacienti tos slikti panes, un līdz sešiem no desmit ziņo par blakusparādībām.
Tikai 16 procenti pacientu guva labumu no Z-zālēm, piemēram, Zaleplon, un trūka arī ilgtermiņa datu.
Un melatonīnam, citam NHS piedāvātajam medikamentam, nebija ievērojamu ieguvumu, jo tikai 18 procenti pamanīja uzlabojumu un četri no 10 ziņoja par blakusparādībām, sacīja komanda.
Pētnieki teica, ka lemboreksanta drošības dati nav pārliecinoši, taču šķiet, ka pastāv galvassāpju risks, savukārt eszopiklona lietotāji ziņoja par reiboni un sliktu dūšu.
Ir vajadzīgi vairāk pētījumu, lai noteiktu, cik drošas ir abas zāles laika gaitā, sacīja pētnieki.
Profesors Cipriani, psihiatrs no Oksfordas universitātes, teica, ka rezultāti ir "vispārredzamākais un visaptverošākais priekšstats par visiem pieejamajiem datiem" par miegazālēm.
Viņš teica, ka rezultāti varētu palīdzēt ārstiem noteikt vispiemērotākās zāles saviem bezmiega pacientiem, un sacīja, ka regulatoriem būtu jāņem vērā rezultāti, lemjot, vai apstiprināt eszopiklonu un lemboreksantu.
"Nepieciešamība ārstēt bezmiegu pēc iespējas efektīvāk ir ļoti svarīga, jo tā var ietekmēt pacienta veselību, viņa personīgo dzīvi un plašāku veselības aprūpes sistēmu," sacīja profesors Cipriani.
Tomēr viņš brīdināja, ka pētījums "nav ieteikums, ka zāles vienmēr būtu jāizmanto kā pirmā atbalsta līnija bezmiega ārstēšanai", un brīdināja, ka dažiem var būt "nopietnas blakusparādības".
Tomēr profesors Cipriani atzīmēja, ka pētījumi liecina, ka dažas zāles "var būt arī efektīvas un vajadzības gadījumā tās jāizmanto klīniskajā praksē".
"Piemēram, ja tādas ārstēšanas metodes kā uzlabota miega higiēna un CBT nav devušas rezultātus vai ja pacients vēlas apsvērt iespēju lietot medikamentus kā daļu no ārstēšanas," viņš piebilda.

 Suche
Suche
 Mein Konto
Mein Konto

