hepatitis autoinmune
hepatitis autoinmune
descripción general
La hepatitis autoinmune es una inflamación del hígado que ocurre cuando el sistema inmunológico del cuerpo se vuelve contra las células del hígado. La causa exacta de la hepatitis autoinmune no está clara, pero los factores genéticos y ambientales parecen interactuar con el tiempo para desencadenar la enfermedad.
La hepatitis autoinmune no tratada puede provocar cicatrices en el hígado (cirrosis) y, en última instancia, insuficiencia hepática. Sin embargo, con un diagnóstico y tratamiento tempranos, la hepatitis autoinmune a menudo se puede controlar con medicamentos que inhiben el sistema inmunológico.
El trasplante de hígado puede ser una opción cuando la hepatitis autoinmune no responde a los tratamientos farmacológicos o en casos de enfermedad hepática avanzada.
Síntomas
Los signos y síntomas de la hepatitis autoinmune varían de persona a persona y pueden aparecer repentinamente. Algunas personas tienen pocos problemas conocidos, si es que tienen alguno, en las primeras etapas de la enfermedad, mientras que otras experimentan signos y síntomas que pueden incluir:
- Ermüdung
- Bauchweh
- Gelbfärbung der Haut und des Augenweiß (Gelbsucht)
- Eine vergrößerte Leber
- Anormale Blutgefäße auf der Haut (Spinnenangiome)
- Hautirritationen
- Gelenkschmerzen
- Ausfall der Menstruation
¿Cuándo acudir al médico?
Concierte una cita con su médico si tiene algún signo o síntoma que le preocupe.
Causas
La hepatitis autoinmune ocurre cuando el sistema inmunológico del cuerpo, que normalmente ataca a virus, bacterias y otros patógenos, ataca al hígado. Este ataque al hígado puede provocar inflamación crónica y daño grave a las células del hígado. No está claro por qué el cuerpo se vuelve contra sí mismo, pero los investigadores creen que la hepatitis autoinmune puede ser causada por la interacción de genes que controlan la función del sistema inmunológico y la exposición a ciertos virus o medicamentos.
Tipos de hepatitis autoinmune
Los médicos han identificado dos formas principales de hepatitis autoinmune.
- Autoimmunhepatitis Typ 1. Dies ist die häufigste Art der Krankheit. Es kann in jedem Alter auftreten. Etwa die Hälfte der Menschen mit Typ-1-Autoimmunhepatitis leidet an anderen Autoimmunerkrankungen wie Zöliakie, rheumatoider Arthritis oder Colitis ulcerosa.
- Autoimmunhepatitis Typ 2. Obwohl Erwachsene eine Typ-2-Autoimmunhepatitis entwickeln können, tritt sie am häufigsten bei Kindern und Jugendlichen auf. Andere Autoimmunerkrankungen können diese Art von Autoimmunhepatitis begleiten.
Factores de riesgo
Los factores que pueden aumentar el riesgo de hepatitis autoinmune incluyen:
- Weiblich sein. Obwohl sowohl Männer als auch Frauen eine Autoimmunhepatitis entwickeln können, tritt die Krankheit häufiger bei Frauen auf.
- Eine Geschichte bestimmter Infektionen. Eine Autoimmunhepatitis kann sich entwickeln, nachdem Sie sich mit Masern, Herpes simplex oder dem Epstein-Barr-Virus infiziert haben. Die Krankheit ist auch mit einer Hepatitis A-, B- oder C-Infektion verbunden.
- Vererbung. Es gibt Hinweise darauf, dass eine Prädisposition für Autoimmunhepatitis in Familien vorkommen kann.
- Eine Autoimmunerkrankung haben. Menschen, die bereits an einer Autoimmunerkrankung wie Zöliakie, rheumatoider Arthritis oder Schilddrüsenüberfunktion (Morbus Basedow oder Hashimoto-Thyreoiditis) leiden, können mit größerer Wahrscheinlichkeit eine Autoimmunhepatitis entwickeln.
Complicaciones
varices esofágicas
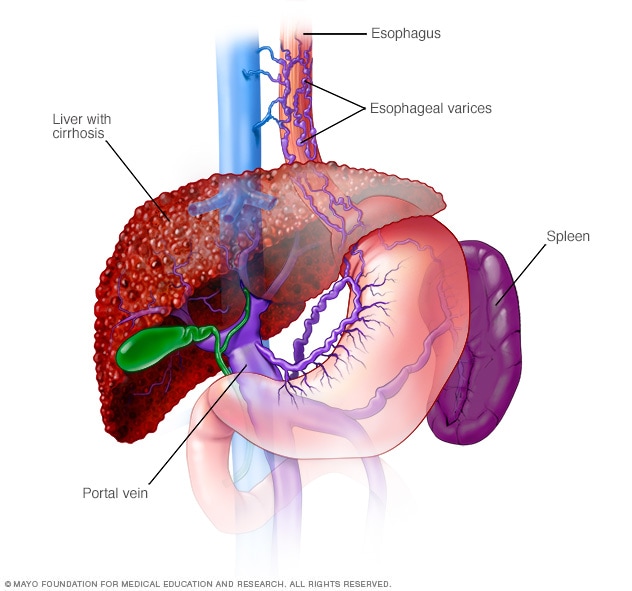
varices esofágicas
Las várices esofágicas son venas dilatadas en el esófago. A menudo se deben a una obstrucción del flujo sanguíneo a través de la vena porta, que transporta sangre desde los intestinos, el páncreas y el bazo al hígado.
La hepatitis autoinmune no tratada puede provocar cicatrices permanentes en el tejido hepático (cirrosis). Las complicaciones de la cirrosis incluyen:
- Erweiterte Venen in Ihrer Speiseröhre (Ösophagusvarizen). Wenn die Zirkulation durch die Pfortader blockiert ist, kann Blut in andere Blutgefäße zurückfließen – hauptsächlich in den Magen und die Speiseröhre. Die Blutgefäße sind dünnwandig, und weil sie mit mehr Blut gefüllt sind, als sie tragen sollen, bluten sie wahrscheinlich. Massive Blutungen in der Speiseröhre oder im Magen aus diesen Blutgefäßen sind ein lebensbedrohlicher Notfall, der sofortige medizinische Versorgung erfordert.
- Flüssigkeit im Bauch (Aszites). Eine Lebererkrankung kann dazu führen, dass sich große Mengen an Flüssigkeit in Ihrem Bauch ansammeln. Aszites kann unangenehm sein und die Atmung beeinträchtigen und ist normalerweise ein Zeichen für eine fortgeschrittene Zirrhose.
- Leberversagen. Dies tritt auf, wenn eine umfangreiche Schädigung der Leberzellen es Ihrer Leber unmöglich macht, angemessen zu funktionieren. Zu diesem Zeitpunkt ist eine Lebertransplantation erforderlich.
- Leberkrebs. Menschen mit Zirrhose haben ein erhöhtes Risiko für Leberkrebs.
Fuentes:
- Überblick über chronische Hepatitis. Merck Manual Professional-Version. https://www.merckmanuals.com/professional/hepatic-and-biliary-disorders/hepatitis/overview-of-chronic-hepatitis. Abgerufen am 27. August 2018.
- Elsevier Point of Care. Klinischer Überblick: Autoimmunhepatitis. https://clinicalkey.com. Abgerufen am 8. August 2018.
- Heneghan MA. Autoimmunhepatitis: Pathogenese. https://www.uptodate.com/contents/search. Abgerufen am 6. August 2018.
- Fragen Sie MayoExpert. Autoimmunhepatitis. Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2017.
- Autoimmunhepatitis. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/liver-disease/autoimmune-hepatitis/all-content. Abgerufen am 6. August 2018.
- Lebertransplantation. Merck Manual Professional-Version. https://www.merckmanuals.com/professional/immunology-allergic-disorders/transplantation/liver-transplantation. Abgerufen am 8. August 2018.

 Suche
Suche
 Mein Konto
Mein Konto