Autoimmuuni hepatiitti
Autoimmuuni hepatiitti
yleiskatsaus
Autoimmuunihepatiitti on maksatulehdus, joka ilmenee, kun kehosi immuunijärjestelmä kääntyy maksasoluja vastaan. Autoimmuunihepatiitin tarkka syy on epäselvä, mutta geneettiset ja ympäristötekijät näyttävät vaikuttavan ajan myötä taudin laukaisemiseen.
Hoitamaton autoimmuunihepatiitti voi johtaa maksan arpeutumiseen (kirroosiin) ja lopulta maksan vajaatoimintaan. Varhaisen diagnoosin ja hoidon avulla autoimmuunihepatiittia voidaan kuitenkin usein hallita immuunijärjestelmää heikentävillä lääkkeillä.
Maksansiirto voi olla vaihtoehto, kun autoimmuunihepatiitti ei reagoi lääkehoitoihin tai jos maksasairaus on edennyt.
Oireet
Autoimmuunihepatiitin merkit ja oireet vaihtelevat henkilöstä toiseen ja voivat ilmaantua yhtäkkiä. Joillakin ihmisillä on vähän, jos ollenkaan, tunnettuja ongelmia taudin alkuvaiheessa, kun taas toiset kokevat merkkejä ja oireita, jotka voivat sisältää:
- Ermüdung
- Bauchweh
- Gelbfärbung der Haut und des Augenweiß (Gelbsucht)
- Eine vergrößerte Leber
- Anormale Blutgefäße auf der Haut (Spinnenangiome)
- Hautirritationen
- Gelenkschmerzen
- Ausfall der Menstruation
Milloin mennä lääkäriin?
Varaa aika lääkärillesi, jos sinulla on merkkejä tai oireita, jotka huolestuttavat sinua.
Syyt
Autoimmuunihepatiitti syntyy, kun elimistön immuunijärjestelmä, joka normaalisti hyökkää viruksia, bakteereja ja muita taudinaiheuttajia vastaan, hyökkää maksaan. Tämä maksaan kohdistuva hyökkäys voi johtaa krooniseen tulehdukseen ja vakavaan maksasolujen vaurioitumiseen. On epäselvää, miksi keho kääntyy itseään vastaan, mutta tutkijat uskovat, että autoimmuunihepatiitti voi johtua immuunijärjestelmän toimintaa säätelevien geenien vuorovaikutuksesta ja altistumisesta tietyille viruksille tai lääkkeille.
Autoimmuunihepatiitin tyypit
Lääkärit ovat tunnistaneet kaksi autoimmuunihepatiitin päämuotoa.
- Autoimmunhepatitis Typ 1. Dies ist die häufigste Art der Krankheit. Es kann in jedem Alter auftreten. Etwa die Hälfte der Menschen mit Typ-1-Autoimmunhepatitis leidet an anderen Autoimmunerkrankungen wie Zöliakie, rheumatoider Arthritis oder Colitis ulcerosa.
- Autoimmunhepatitis Typ 2. Obwohl Erwachsene eine Typ-2-Autoimmunhepatitis entwickeln können, tritt sie am häufigsten bei Kindern und Jugendlichen auf. Andere Autoimmunerkrankungen können diese Art von Autoimmunhepatitis begleiten.
Riskitekijät
Tekijöitä, jotka voivat lisätä autoimmuunihepatiitin riskiä, ovat:
- Weiblich sein. Obwohl sowohl Männer als auch Frauen eine Autoimmunhepatitis entwickeln können, tritt die Krankheit häufiger bei Frauen auf.
- Eine Geschichte bestimmter Infektionen. Eine Autoimmunhepatitis kann sich entwickeln, nachdem Sie sich mit Masern, Herpes simplex oder dem Epstein-Barr-Virus infiziert haben. Die Krankheit ist auch mit einer Hepatitis A-, B- oder C-Infektion verbunden.
- Vererbung. Es gibt Hinweise darauf, dass eine Prädisposition für Autoimmunhepatitis in Familien vorkommen kann.
- Eine Autoimmunerkrankung haben. Menschen, die bereits an einer Autoimmunerkrankung wie Zöliakie, rheumatoider Arthritis oder Schilddrüsenüberfunktion (Morbus Basedow oder Hashimoto-Thyreoiditis) leiden, können mit größerer Wahrscheinlichkeit eine Autoimmunhepatitis entwickeln.
Komplikaatiot
Ruokatorven suonikohjut
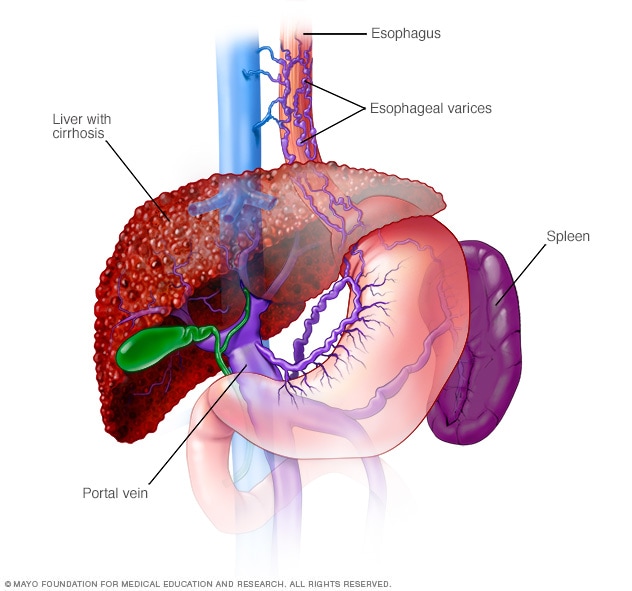
Ruokatorven suonikohjut
Ruokatorven suonikohjut ovat laajentuneita laskimoita ruokatorvessa. Ne johtuvat usein estyneestä verenkierrosta porttilaskimon läpi, joka kuljettaa verta suolistosta, haimasta ja pernasta maksaan.
Hoitamaton autoimmuunihepatiitti voi johtaa pysyvään maksakudoksen arpeutumiseen (kirroosi). Kirroosin komplikaatioita ovat:
- Erweiterte Venen in Ihrer Speiseröhre (Ösophagusvarizen). Wenn die Zirkulation durch die Pfortader blockiert ist, kann Blut in andere Blutgefäße zurückfließen – hauptsächlich in den Magen und die Speiseröhre. Die Blutgefäße sind dünnwandig, und weil sie mit mehr Blut gefüllt sind, als sie tragen sollen, bluten sie wahrscheinlich. Massive Blutungen in der Speiseröhre oder im Magen aus diesen Blutgefäßen sind ein lebensbedrohlicher Notfall, der sofortige medizinische Versorgung erfordert.
- Flüssigkeit im Bauch (Aszites). Eine Lebererkrankung kann dazu führen, dass sich große Mengen an Flüssigkeit in Ihrem Bauch ansammeln. Aszites kann unangenehm sein und die Atmung beeinträchtigen und ist normalerweise ein Zeichen für eine fortgeschrittene Zirrhose.
- Leberversagen. Dies tritt auf, wenn eine umfangreiche Schädigung der Leberzellen es Ihrer Leber unmöglich macht, angemessen zu funktionieren. Zu diesem Zeitpunkt ist eine Lebertransplantation erforderlich.
- Leberkrebs. Menschen mit Zirrhose haben ein erhöhtes Risiko für Leberkrebs.
Lähteet:
- Überblick über chronische Hepatitis. Merck Manual Professional-Version. https://www.merckmanuals.com/professional/hepatic-and-biliary-disorders/hepatitis/overview-of-chronic-hepatitis. Abgerufen am 27. August 2018.
- Elsevier Point of Care. Klinischer Überblick: Autoimmunhepatitis. https://clinicalkey.com. Abgerufen am 8. August 2018.
- Heneghan MA. Autoimmunhepatitis: Pathogenese. https://www.uptodate.com/contents/search. Abgerufen am 6. August 2018.
- Fragen Sie MayoExpert. Autoimmunhepatitis. Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2017.
- Autoimmunhepatitis. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/liver-disease/autoimmune-hepatitis/all-content. Abgerufen am 6. August 2018.
- Lebertransplantation. Merck Manual Professional-Version. https://www.merckmanuals.com/professional/immunology-allergic-disorders/transplantation/liver-transplantation. Abgerufen am 8. August 2018.

 Suche
Suche
 Mein Konto
Mein Konto