Auto-immuunhepatitis
Auto-immuunhepatitis
overzicht
Auto-immuunhepatitis is een leverontsteking die optreedt wanneer het immuunsysteem van uw lichaam zich tegen de levercellen keert. De exacte oorzaak van auto-immuunhepatitis is onduidelijk, maar genetische en omgevingsfactoren lijken in de loop van de tijd op elkaar in te werken en de ziekte te veroorzaken.
Onbehandelde auto-immuunhepatitis kan leiden tot littekenvorming in de lever (cirrose) en uiteindelijk tot leverfalen. Met een vroege diagnose en behandeling kan auto-immuunhepatitis echter vaak onder controle worden gehouden met medicijnen die het immuunsysteem onderdrukken.
Levertransplantatie kan een optie zijn wanneer auto-immuunhepatitis niet reageert op medicamenteuze behandelingen of in gevallen van gevorderde leverziekte.
Symptomen
Tekenen en symptomen van auto-immuunhepatitis variëren van persoon tot persoon en kunnen plotseling optreden. Sommige mensen hebben weinig of geen bekende problemen in de vroege stadia van de ziekte, terwijl anderen tekenen en symptomen ervaren, waaronder:
- Ermüdung
- Bauchweh
- Gelbfärbung der Haut und des Augenweiß (Gelbsucht)
- Eine vergrößerte Leber
- Anormale Blutgefäße auf der Haut (Spinnenangiome)
- Hautirritationen
- Gelenkschmerzen
- Ausfall der Menstruation
Wanneer naar de dokter?
Maak een afspraak met uw arts als u tekenen of symptomen heeft waar u zich zorgen over maakt.
Oorzaken
Auto-immuunhepatitis treedt op wanneer het immuunsysteem van het lichaam, dat normaal gesproken virussen, bacteriën en andere ziekteverwekkers aanvalt, in plaats daarvan de lever aanvalt. Deze aanval op uw lever kan leiden tot chronische ontstekingen en ernstige schade aan de levercellen. Waarom het lichaam zich tegen zichzelf keert is onduidelijk, maar onderzoekers denken dat auto-immuunhepatitis kan worden veroorzaakt door de interactie van genen die de werking van het immuunsysteem controleren en door blootstelling aan bepaalde virussen of medicijnen.
Soorten auto-immuunhepatitis
Artsen hebben twee hoofdvormen van auto-immuunhepatitis geïdentificeerd.
- Autoimmunhepatitis Typ 1. Dies ist die häufigste Art der Krankheit. Es kann in jedem Alter auftreten. Etwa die Hälfte der Menschen mit Typ-1-Autoimmunhepatitis leidet an anderen Autoimmunerkrankungen wie Zöliakie, rheumatoider Arthritis oder Colitis ulcerosa.
- Autoimmunhepatitis Typ 2. Obwohl Erwachsene eine Typ-2-Autoimmunhepatitis entwickeln können, tritt sie am häufigsten bei Kindern und Jugendlichen auf. Andere Autoimmunerkrankungen können diese Art von Autoimmunhepatitis begleiten.
Risicofactoren
Factoren die het risico op auto-immuunhepatitis kunnen verhogen zijn onder meer:
- Weiblich sein. Obwohl sowohl Männer als auch Frauen eine Autoimmunhepatitis entwickeln können, tritt die Krankheit häufiger bei Frauen auf.
- Eine Geschichte bestimmter Infektionen. Eine Autoimmunhepatitis kann sich entwickeln, nachdem Sie sich mit Masern, Herpes simplex oder dem Epstein-Barr-Virus infiziert haben. Die Krankheit ist auch mit einer Hepatitis A-, B- oder C-Infektion verbunden.
- Vererbung. Es gibt Hinweise darauf, dass eine Prädisposition für Autoimmunhepatitis in Familien vorkommen kann.
- Eine Autoimmunerkrankung haben. Menschen, die bereits an einer Autoimmunerkrankung wie Zöliakie, rheumatoider Arthritis oder Schilddrüsenüberfunktion (Morbus Basedow oder Hashimoto-Thyreoiditis) leiden, können mit größerer Wahrscheinlichkeit eine Autoimmunhepatitis entwickeln.
Complicaties
Slokdarmvarices
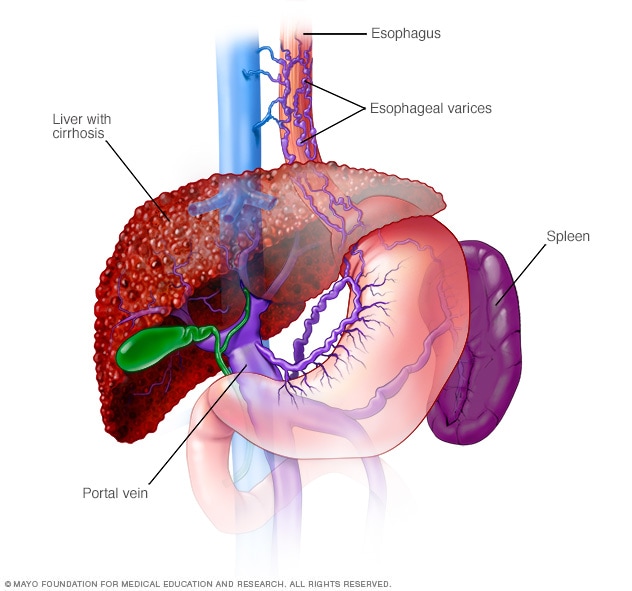
Slokdarmvarices
Slokdarmvarices zijn verwijde aderen in de slokdarm. Ze zijn vaak te wijten aan een belemmerde bloedstroom door de poortader, die bloed van de darmen, pancreas en milt naar de lever transporteert.
Onbehandelde auto-immuunhepatitis kan leiden tot blijvende littekens in het leverweefsel (cirrose). Complicaties van cirrose zijn onder meer:
- Erweiterte Venen in Ihrer Speiseröhre (Ösophagusvarizen). Wenn die Zirkulation durch die Pfortader blockiert ist, kann Blut in andere Blutgefäße zurückfließen – hauptsächlich in den Magen und die Speiseröhre. Die Blutgefäße sind dünnwandig, und weil sie mit mehr Blut gefüllt sind, als sie tragen sollen, bluten sie wahrscheinlich. Massive Blutungen in der Speiseröhre oder im Magen aus diesen Blutgefäßen sind ein lebensbedrohlicher Notfall, der sofortige medizinische Versorgung erfordert.
- Flüssigkeit im Bauch (Aszites). Eine Lebererkrankung kann dazu führen, dass sich große Mengen an Flüssigkeit in Ihrem Bauch ansammeln. Aszites kann unangenehm sein und die Atmung beeinträchtigen und ist normalerweise ein Zeichen für eine fortgeschrittene Zirrhose.
- Leberversagen. Dies tritt auf, wenn eine umfangreiche Schädigung der Leberzellen es Ihrer Leber unmöglich macht, angemessen zu funktionieren. Zu diesem Zeitpunkt ist eine Lebertransplantation erforderlich.
- Leberkrebs. Menschen mit Zirrhose haben ein erhöhtes Risiko für Leberkrebs.
Bronnen:
- Überblick über chronische Hepatitis. Merck Manual Professional-Version. https://www.merckmanuals.com/professional/hepatic-and-biliary-disorders/hepatitis/overview-of-chronic-hepatitis. Abgerufen am 27. August 2018.
- Elsevier Point of Care. Klinischer Überblick: Autoimmunhepatitis. https://clinicalkey.com. Abgerufen am 8. August 2018.
- Heneghan MA. Autoimmunhepatitis: Pathogenese. https://www.uptodate.com/contents/search. Abgerufen am 6. August 2018.
- Fragen Sie MayoExpert. Autoimmunhepatitis. Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2017.
- Autoimmunhepatitis. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/liver-disease/autoimmune-hepatitis/all-content. Abgerufen am 6. August 2018.
- Lebertransplantation. Merck Manual Professional-Version. https://www.merckmanuals.com/professional/immunology-allergic-disorders/transplantation/liver-transplantation. Abgerufen am 8. August 2018.

 Suche
Suche
 Mein Konto
Mein Konto