Resnās zarnas vēzis
Resnās zarnas vēzis
pārskats
Resnās zarnas vēzis
Resnās zarnas vēzis
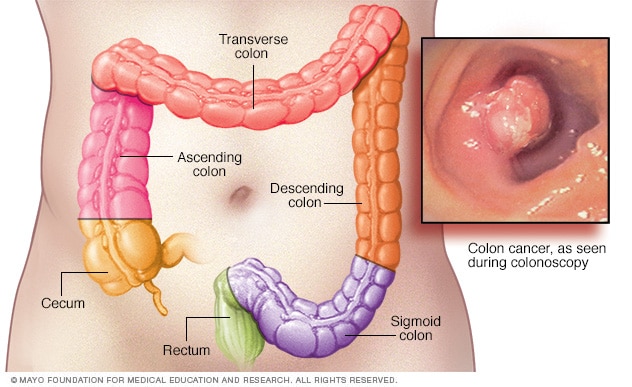
Resnās zarnas vēzis var rasties jebkurā resnās zarnas daļā. Visas resnās zarnas pārbaude ar garu, elastīgu cauruli, kas aprīkota ar kameru (kolonoskopija), ir viens no veidiem, kā noteikt resnās zarnas vēzi un polipus.
Resnās zarnas vēzis ir vēža veids, kas sākas resnajā zarnā (resnajā zarnā). Resnā zarna ir pēdējā gremošanas trakta daļa.
Resnās zarnas vēzis parasti skar gados vecākus pieaugušos, lai gan tas var rasties jebkurā vecumā. Tas parasti sākas kā mazi, labdabīgi (labdabīgi) šūnu kopumi, ko sauc par polipiem, kas veidojas resnās zarnas iekšpusē. Laika gaitā daži no šiem polipiem var kļūt par resnās zarnas vēzi.
Polipi var būt mazi un izraisīt dažus simptomus vai nemaz. Šī iemesla dēļ ārsti iesaka regulāri veikt skrīningus, lai novērstu resnās zarnas vēzi, atklājot un izņemot polipus, pirms tie pārvēršas par vēzi.
Kad attīstās resnās zarnas vēzis, ir pieejamas daudzas ārstēšanas metodes, lai to kontrolētu, tostarp ķirurģija, staru terapija un zāļu ārstēšana, piemēram, ķīmijterapija, mērķtiecīga terapija un imūnterapija.
Resnās zarnas vēzi dažreiz sauc par resnās zarnas vēzi, kas apvieno resnās zarnas vēzi un taisnās zarnas vēzi, kas sākas taisnajā zarnā.
Simptomi
Resnās zarnas vēža pazīmes un simptomi ir:
- Eine anhaltende Veränderung Ihrer Stuhlgewohnheiten, einschließlich Durchfall oder Verstopfung oder eine Veränderung der Konsistenz Ihres Stuhls
- Rektale Blutungen oder Blut im Stuhl
- Anhaltende Bauchbeschwerden wie Krämpfe, Blähungen oder Schmerzen
- Ein Gefühl, dass sich Ihr Darm nicht vollständig entleert
- Schwäche oder Müdigkeit
- Unerklärlicher Gewichtsverlust
Daudziem cilvēkiem ar resnās zarnas vēzi slimības sākuma stadijā nav simptomu. Ja parādās simptomi, tie, iespējams, mainīsies atkarībā no vēža lieluma un atrašanās vietas jūsu resnajā zarnā.
Kad jāiet pie ārsta?
Ja novērojat pastāvīgus simptomus, kas jūs uztrauc, sazinieties ar savu ārstu.
Cēloņi
Ārsti nav pārliecināti, kas izraisa lielāko daļu resnās zarnas vēža.
Parasti resnās zarnas vēzis sākas, kad veselām resnās zarnas šūnām attīstās izmaiņas (mutācijas) savā DNS. Šūnas DNS satur instrukciju kopumu, kas norāda šūnai, kā rīkoties.
Veselas šūnas aug un dalās sakārtotā veidā, lai jūsu ķermenis funkcionētu normāli. Bet, kad šūnas DNS tiek bojāta un kļūst par vēzi, šūnas turpina dalīties – pat tad, ja jaunas šūnas nav vajadzīgas. Kad šūnas uzkrājas, tās veido audzēju.
Laika gaitā vēža šūnas var augt, lai iebruktu un iznīcinātu blakus esošos normālos audus. Un vēža šūnas var migrēt uz citām ķermeņa daļām, veidojot nogulsnes (metastāzes).
Riska faktori
Faktori, kas var palielināt jūsu resnās zarnas vēža risku, ir:
- Älteres Alter. Darmkrebs kann in jedem Alter diagnostiziert werden, aber die Mehrheit der Menschen mit Darmkrebs ist älter als 50. Die Darmkrebsraten bei Menschen unter 50 steigen, aber die Ärzte sind sich nicht sicher, warum.
- Afroamerikanische Rasse. Afroamerikaner haben ein höheres Darmkrebsrisiko als Menschen anderer Rassen.
- Eine persönliche Geschichte von Darmkrebs oder Polypen. Wenn Sie bereits Darmkrebs oder gutartige Darmpolypen hatten, haben Sie in Zukunft ein höheres Risiko, an Darmkrebs zu erkranken.
- Entzündliche Darmerkrankungen. Chronisch entzündliche Erkrankungen des Dickdarms, wie Colitis ulcerosa und Morbus Crohn, können Ihr Darmkrebsrisiko erhöhen.
- Vererbte Syndrome, die das Dickdarmkrebsrisiko erhöhen. Einige Genmutationen, die über Generationen Ihrer Familie weitergegeben werden, können Ihr Darmkrebsrisiko erheblich erhöhen. Nur ein kleiner Prozentsatz der Dickdarmkrebserkrankungen ist mit vererbten Genen verbunden. Die häufigsten erblichen Syndrome, die das Dickdarmkrebsrisiko erhöhen, sind die familiäre adenomatöse Polyposis (FAP) und das Lynch-Syndrom, das auch als erblicher nicht-polypöser Darmkrebs (HNPCC) bekannt ist.
- Familiengeschichte von Dickdarmkrebs. Es ist wahrscheinlicher, dass Sie Darmkrebs entwickeln, wenn Sie einen Blutsverwandten haben, der die Krankheit hatte. Wenn mehr als ein Familienmitglied Darmkrebs oder Mastdarmkrebs hat, ist Ihr Risiko noch größer.
- Ballaststoffarme, fettreiche Ernährung. Dickdarmkrebs und Mastdarmkrebs können mit einer typischen westlichen Ernährung in Verbindung gebracht werden, die arm an Ballaststoffen und reich an Fett und Kalorien ist. Die Forschung in diesem Bereich hatte gemischte Ergebnisse. Einige Studien haben ein erhöhtes Darmkrebsrisiko bei Menschen festgestellt, die eine Ernährung mit viel rotem Fleisch und verarbeitetem Fleisch zu sich nehmen.
- Ein sitzender Lebensstil. Menschen, die inaktiv sind, entwickeln mit größerer Wahrscheinlichkeit Darmkrebs. Regelmäßige körperliche Aktivität kann Ihr Darmkrebsrisiko verringern.
- Diabetes. Menschen mit Diabetes oder Insulinresistenz haben ein erhöhtes Darmkrebsrisiko.
- Fettleibigkeit. Menschen, die übergewichtig sind, haben ein erhöhtes Risiko, an Darmkrebs zu erkranken, und ein erhöhtes Risiko, an Darmkrebs zu sterben, verglichen mit Menschen, die als normalgewichtig gelten.
- Rauchen. Menschen, die rauchen, haben möglicherweise ein erhöhtes Darmkrebsrisiko.
- Alkohol. Starker Alkoholkonsum erhöht das Darmkrebsrisiko.
- Strahlentherapie bei Krebs. Eine auf den Bauch gerichtete Strahlentherapie zur Behandlung früherer Krebserkrankungen erhöht das Darmkrebsrisiko.
profilakse
Resnās zarnas vēža skrīnings
Ārsti iesaka cilvēkiem ar vidēju resnās zarnas vēža risku apsvērt iespēju veikt resnās zarnas vēža skrīningu aptuveni 45 gadu vecumā. Bet cilvēkiem ar paaugstinātu risku, piemēram,
Ir vairākas pārbaudes iespējas – katrai ar savām priekšrocībām un trūkumiem. Konsultējieties ar savu ārstu par savām iespējām un kopīgi izlemsit, kuri testi ir piemēroti jums.
Dzīvesveida izmaiņas, lai samazinātu resnās zarnas vēža risku
Jūs varat veikt pasākumus, lai samazinātu resnās zarnas vēža risku, veicot izmaiņas savā ikdienas rutīnā. Veiciet tālāk norādītās darbības.
- Essen Sie abwechslungsreiches Obst, Gemüse und Vollkornprodukte. Obst, Gemüse und Vollkornprodukte enthalten Vitamine, Mineralien, Ballaststoffe und Antioxidantien, die bei der Krebsprävention eine Rolle spielen können. Wählen Sie eine Vielzahl von Obst und Gemüse, damit Sie eine Reihe von Vitaminen und Nährstoffen erhalten.
- Trinken Sie Alkohol in Maßen, wenn überhaupt. Wenn Sie sich entscheiden, Alkohol zu trinken, begrenzen Sie die Menge an Alkohol, die Sie trinken, auf nicht mehr als ein Getränk pro Tag für Frauen und zwei für Männer.
- Aufhören zu rauchen. Sprechen Sie mit Ihrem Arzt über Möglichkeiten zum Aufhören, die für Sie funktionieren könnten.
- Treiben Sie an den meisten Tagen der Woche Sport. Versuchen Sie, an den meisten Tagen mindestens 30 Minuten Sport zu treiben. Wenn Sie inaktiv waren, beginnen Sie langsam und steigern Sie sich allmählich auf 30 Minuten. Sprechen Sie auch mit Ihrem Arzt, bevor Sie mit einem Trainingsprogramm beginnen.
- Ein gesundes Gewicht beibehalten. Wenn Sie ein gesundes Gewicht haben, arbeiten Sie daran, Ihr Gewicht zu halten, indem Sie eine gesunde Ernährung mit täglicher Bewegung kombinieren. Wenn Sie abnehmen müssen, fragen Sie Ihren Arzt nach gesunden Wegen, um Ihr Ziel zu erreichen. Versuchen Sie, langsam abzunehmen, indem Sie die Menge an Bewegung erhöhen und die Anzahl der Kalorien, die Sie essen, reduzieren.
Resnās zarnas vēža skrīnings augsta riska cilvēkiem
Ir konstatēts, ka dažas zāles samazina pirmsvēža polipu vai resnās zarnas vēža risku. Piemēram, daži pierādījumi saista samazinātu polipu un resnās zarnas vēža risku ar regulāru aspirīna vai aspirīnam līdzīgu zāļu lietošanu. Tomēr nav skaidrs, kāda deva un cik ilgs laiks būtu nepieciešams, lai samazinātu resnās zarnas vēža risku. Aspirīna ikdienas lietošana rada zināmu risku, tostarp kuņģa-zarnu trakta asiņošanu un čūlas.
Šīs iespējas parasti ir paredzētas cilvēkiem ar augstu resnās zarnas vēža risku. Nav pietiekami daudz pierādījumu, lai ieteiktu šīs zāles cilvēkiem, kuriem ir vidējs resnās zarnas vēža risks.
Ja jums ir paaugstināts resnās zarnas vēža risks, apspriediet savus riska faktorus ar savu ārstu, lai noteiktu, vai profilaktiskās zāles jums ir drošas.
Kolorektālā vēža aprūpe
Avoti:
- Fragen Sie MayoExpert. Darmkrebs: Screening und Management (Erwachsene). Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2018.
- Darmkrebs. Plymouth Meeting, Pa.: Nationales umfassendes Krebsnetzwerk. https://www.nccn.org/professionals/physician_gls/default.aspx. Zugriff am 30. Januar 2019.
- Feldman M. et al. Darmkrebs. In: Gastrointestinale und Lebererkrankungen von Sleisenger und Fordtran: Pathophysiologie, Diagnose, Management. 10. Aufl. Philadelphia, Pennsylvania: Saunders Elsevier; 2016. https://www.clinicalkey.com. Zugriff am 30. Januar 2019.
- Niederhuber JE, et al., Hrsg. Darmkrebs. In: Abeloffs Klinische Onkologie. 5. Aufl. Philadelphia, Pennsylvania: Churchill Livingstone Elsevier; 2014. https://www.clinicalkey.com. Zugriff am 30. Januar 2019.
- Darmkrebsbehandlung (PDQ) – Patientenversion. Nationales Krebs Institut. https://www.cancer.gov/types/colorectal/patient/colon-treatment-pdq. Zugegriffen. 30. Januar 2019.
- Macrae FA. Darmkrebs: Epidemiologie, Risikofaktoren und Schutzfaktoren. https://www.uptodate.com/contents/search. Abgerufen am 5. Februar 2019.
- Kandel P. et al. Endoskopische kolorektale Schleimhautresektion (EMR). Best Practice & Forschung Klinische Gastroenterologie. 2017;31:455.
- Palliativpflege. Plymouth Meeting, Pa.: Nationales umfassendes Krebsnetzwerk. https://www.nccn.org/professionals/physician_gls/default.aspx. Zugriff am 30. Januar 2019.
- Mörtel CG, et al. Levamisol und Fluorouracil zur adjuvanten Therapie des resezierten Dickdarmkarzinoms. Das New England Journal of Medicine. 1990;322:352.
- Dekan PA, et al. Laparoskopisch assistierte segmentale Kolektomie: Erfahrungen aus der frühen Mayo-Klinik. Verfahren der Mayo-Klinik. 1994;69:834.
- Warner KJ. Allscripts EPSi. Mayo Clinic, Rochester, Minnesota, 10. Oktober 2019.
- Grothey A. et al. Dauer der adjuvanten Chemotherapie bei Dickdarmkrebs im Stadium III. New England Journal of Medicine. 2018;378:1177.
- André T. et al. Die IDEA-Kollaboration (International Duration Evaluation of Adjuvant Chemotherapy): prospektive kombinierte Analyse von Phase-III-Studien zur Untersuchung der Dauer der adjuvanten Therapie mit dem FOLFOX- (FOLFOX4 oder modifizierten FOLFOX6) oder XELOX-Schema (3 versus 6 Monate) für Patienten mit Dickdarmkrebs im Stadium III: Versuchsdesign und aktueller Stand. Aktuelle Darmkrebsberichte. 2013;9(3):261-269.

 Suche
Suche
 Mein Konto
Mein Konto