Diabeetiline nefropaatia (neeruhaigus)
Diabeetiline nefropaatia (neeruhaigus)
ülevaadet
Diabeetiline nefropaatia on 1. ja 2. tüüpi diabeedi tõsine tüsistus. Seda nimetatakse ka diabeetiliseks neeruhaiguseks. Ameerika Ühendriikides kannatab diabeetilise nefropaatia all ligikaudu iga kolmas diabeetik.
Diabeetiline nefropaatia mõjutab neerude võimet teha oma tavapärast tööd jääkainete ja liigse vedeliku eemaldamiseks kehast. Parim viis diabeetilise nefropaatia ennetamiseks või edasilükkamiseks on tervisliku eluviisi säilitamine ning diabeedi ja kõrge vererõhu õige ravi.
Paljude aastate jooksul kahjustab see seisund aeglaselt teie neerude õrna filtreerimissüsteemi. Varajane ravi võib ennetada või aeglustada haiguse progresseerumist ja vähendada tüsistuste tõenäosust.
Neeruhaigus võib areneda neerupuudulikkuseks, mida nimetatakse ka lõppstaadiumis neeruhaiguseks. Neerupuudulikkus on eluohtlik seisund. Selles etapis hõlmavad ravivõimalused dialüüsi või neerusiirdamist.
Kuidas neerud töötavad
Vaata ärakirja
Neerude üks tähtsamaid ülesandeid on vere puhastamine. Kui veri liigub läbi keha, kogub see lisavedelikku, kemikaale ja jäätmeid. Neerud eraldavad selle materjali verest. See eritub organismist uriiniga. Kui neerud ei suuda seda teha ja haigusseisundit ei ravita, tekivad tõsised terviseprobleemid ja lõpuks surm.
Sümptomid
Diabeetilise nefropaatia varases staadiumis ei märka te tõenäoliselt mingeid märke ega sümptomeid. Hilisemates etappides võivad nähud ja sümptomid hõlmata järgmist:
- Verschlechterung der Blutdruckkontrolle
- Eiweiß im Urin
- Schwellung von Füßen, Knöcheln, Händen oder Augen
- Erhöhter Harndrang
- Reduzierter Bedarf an Insulin oder Diabetes-Medikamenten
- Verwirrtheit oder Konzentrationsschwierigkeiten
- Kurzatmigkeit
- Appetitverlust
- Übelkeit und Erbrechen
- Anhaltender Juckreiz
- Ermüdung
Millal arsti juurde minna?
Leppige kokku oma arstiga, kui teil on neeruhaiguse nähud või sümptomid. Kui teil on diabeet, külastage oma arsti igal aastal või vastavalt soovitusele neerufunktsiooni mõõtvate testide tegemiseks.
Põhjused
Diabeetiline nefropaatia tekib siis, kui diabeet kahjustab veresooni ja teisi neerurakke.
Kuidas neerud töötavad
Terve neer vs haige neer
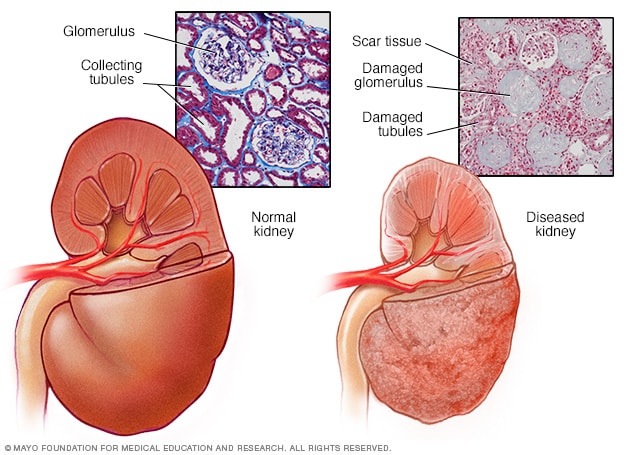
Terve neer vs haige neer
Tüüpilises neerus on umbes 1 miljon filtriüksust. Iga üksus, mida nimetatakse glomeruliteks, on ühendatud tuubuliga, mis kogub uriini. Sellised seisundid nagu kõrge vererõhk ja diabeet mõjutavad neerufunktsiooni, kahjustades neid filtreerimisseadmeid ja kogudes torukesi, põhjustades armistumist.
Neerude ristlõige
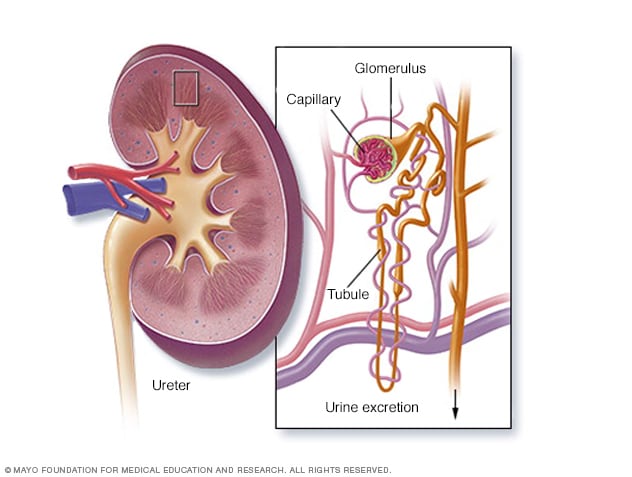
Neerude ristlõige
Neerud eemaldavad teie verest jääkaineid ja liigset vedelikku läbi filtreerimisüksuste, mida nimetatakse nefroniteks. Igas nefronis on filter (glomerulus), millel on väikeste veresoonte võrgustik, mida nimetatakse kapillaarideks. Kui veri voolab glomerulisse, läbivad kapillaaride seinu väikesed molekulid – vesi, olulised mineraalid ja toitained ning jääkained. Suured molekulid, nagu valgud ja punased verelibled, seda ei tee. Seejärel liigub filtreeritud lahus nefroni teise ossa, mida nimetatakse tuubuliks. Teie kehale vajalik vesi, toitained ja mineraalid suunatakse tagasi vereringesse. Liigne vesi ja jäätmed muutuvad uriiniks, mis voolab põide.
Teie neerud sisaldavad miljoneid pisikesi veresoonte kogumeid (glomeruleid), mis filtreerivad teie verest jääkaineid. Nende veresoonte tõsine kahjustus võib põhjustada diabeetilist nefropaatiat, neerufunktsiooni langust ja neerupuudulikkust.
Diabeetilise nefropaatia põhjused
Diabeetiline nefropaatia on 1. ja 2. tüüpi diabeedi tavaline tüsistus.
Aja jooksul võib halvasti kontrollitud diabeet kahjustada teie neerude veresooni, mis filtreerivad teie verest jääkaineid. See võib põhjustada neerukahjustusi ja kõrget vererõhku.
Kõrge vererõhk võib põhjustada täiendavaid neerukahjustusi, suurendades rõhku neerude õrnas filtreerimissüsteemis.
Riskitegurid
Kui teil on diabeet, võivad teie diabeetilise nefropaatia riski suurendada järgmised tegurid:
- Unkontrollierter hoher Blutzucker (Hyperglykämie)
- Unkontrollierter Bluthochdruck (Hypertonie)
- Raucher sein
- Hoher Cholesterinspiegel im Blut
- Fettleibigkeit
- Eine Familiengeschichte von Diabetes und Nierenerkrankungen
Tüsistused
Diabeetilise nefropaatia tüsistused võivad areneda järk-järgult kuude või aastate jooksul. Need võivad hõlmata järgmist:
- Flüssigkeitsretention, die zu Schwellungen in Armen und Beinen, Bluthochdruck oder Flüssigkeit in der Lunge (Lungenödem) führen kann
- Ein Anstieg des Kaliumspiegels in Ihrem Blut (Hyperkaliämie)
- Erkrankungen des Herzens und der Blutgefäße (Herz-Kreislauf-Erkrankungen), die zu einem Schlaganfall führen können
- Schädigung der Blutgefäße des lichtempfindlichen Gewebes im Augenhintergrund (diabetische Retinopathie)
- Verringerte Anzahl roter Blutkörperchen für den Sauerstofftransport (Anämie)
- Wunde Füße, erektile Dysfunktion, Durchfall und andere Probleme im Zusammenhang mit beschädigten Nerven und Blutgefäßen
- Knochen- und Mineralstoffstörungen aufgrund der Unfähigkeit der Nieren, das richtige Gleichgewicht von Kalzium und Phosphor im Blut aufrechtzuerhalten
- Schwangerschaftskomplikationen, die Risiken für die Mutter und den sich entwickelnden Fötus bergen
- Irreversible Schädigung Ihrer Nieren (Endstadium einer Nierenerkrankung), die schließlich entweder eine Dialyse oder eine Nierentransplantation zum Überleben erfordert
ennetamine
Diabeetilise nefropaatia tekkeriski vähendamiseks:
- Halten Sie regelmäßige Termine für das Diabetes-Management ein. Halten Sie jährliche Termine ein – oder häufigere Termine, wenn dies von Ihrem Gesundheitsteam empfohlen wird – um zu überwachen, wie gut Sie mit Ihrem Diabetes umgehen, und um nach diabetischer Nephropathie und anderen Komplikationen zu suchen.
- Behandeln Sie Ihren Diabetes. Mit einer wirksamen Behandlung von Diabetes können Sie eine diabetische Nephropathie verhindern oder verzögern.
- Verwalten Sie Bluthochdruck oder andere Erkrankungen. Wenn Sie Bluthochdruck oder andere Erkrankungen haben, die Ihr Risiko für eine Nierenerkrankung erhöhen, arbeiten Sie mit Ihrem Arzt zusammen, um diese zu kontrollieren.
- Befolgen Sie die Anweisungen zu rezeptfreien Medikamenten. Befolgen Sie die Anweisungen auf den Packungen von nicht verschreibungspflichtigen Schmerzmitteln wie Aspirin und nichtsteroidalen entzündungshemmenden Medikamenten wie Naproxen (Aleve) und Ibuprofen (Advil, Motrin IB, andere). Bei Menschen mit diabetischer Nephropathie kann die Einnahme dieser Art von Schmerzmitteln zu Nierenschäden führen.
- Ein gesundes Gewicht beibehalten. Wenn Sie ein gesundes Gewicht haben, arbeiten Sie daran, es zu halten, indem Sie an den meisten Tagen der Woche körperlich aktiv sind. Wenn Sie abnehmen müssen, sprechen Sie mit Ihrem Arzt über Strategien zur Gewichtsabnahme, wie z. B. die Steigerung der täglichen körperlichen Aktivität und die Aufnahme von weniger Kalorien.
- Nicht rauchen. Zigarettenrauchen kann Ihre Nieren schädigen und bestehende Nierenschäden verschlimmern. Wenn Sie Raucher sind, sprechen Sie mit Ihrem Arzt über Strategien zur Raucherentwöhnung. Selbsthilfegruppen, Beratung und einige Medikamente können Ihnen helfen, damit aufzuhören.
Diabeetilise nefropaatia (neeruhaiguse) ravi
Allikad:
- Diabetische Nierenerkrankung. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/diabetes/overview/preventing-problems/diabetic-kidney-disease. Abgerufen am 5. September 2021.
- Diabetische Nephropathie. Merck Manual Professional-Version. https://www.merckmanuals.com/professional/genitourinary-disorders/glomerular-disorders/diabetic-nephropathy. Abgerufen am 22. April 2019.
- Goldman L. et al., Hrsg. Diabetes und die Niere. In: Goldman-Cecil Medicine. 25. Aufl. Philadelphia, Pennsylvania: Saunders Elsevier; 2016. https://www.clinicalkey.com. Abgerufen am 22. April 2019.
- Goldman L. et al., Hrsg. Umgang mit Patienten mit Nierenerkrankungen. In: Goldman-Cecil Medicine. 25. Aufl. Philadelphia, Pennsylvania: Saunders Elsevier; 2016. https://www.clinicalkey.com. Abgerufen am 22. April 2019.
- Elsevier Point of Care. Klinischer Überblick: Diabetische Nephropathie. https://www.clinicalkey.com. Abgerufen am 22. April 2019.
- Bakris GL. Überblick über die diabetische Nephropathie. https://www.uptodate.com/contents/search. Abgerufen am 29. April 2019.
- Bakris GL. Behandlung der diabetischen Nephropathie. https://www.uptodate.com/contents/search. Abgerufen am 22. April 2019.
- American Diabetes Association. Mikrovaskuläre Komplikationen und Fußpflege: Standards der medizinischen Versorgung bei Diabetes – 2019. Diabetesversorgung. 2019;42:S124.
- Fragen Sie MayoExpert. Diabetische Nephropathie (Erwachsene). Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2018.
- Diabetes und chronische Nierenerkrankungen. Nationale Nierenstiftung. https://www.kidney.org/news/newsroom/factsheets/Diabetes-And-CKD. Abgerufen am 25. April 2019.
- Effektive Bewältigung: Ein Leitfaden für Patienten und ihre Familien. Nationale Nierenstiftung. https://www.kidney.org/atoz/coping- Effectively-Guide-Patients-and-their-Families. Abgerufen am 23. April 2019.
- Robertson RP. Pankreas- und Inselzelltransplantation bei Diabetes mellitus. https://www.uptodate.com/contents/search. Abgerufen am 26. April 2019.
- Skorecki K. et al., Hrsg. Diabetische Nephropathie. In: Brenner & Rector’s The Kidney. 10. Aufl. Philadelphia, Pennsylvania: Elsevier; 2016. https://www.clinicalkey.com. Abgerufen am 26. April 2019.
- Nieren schützen: Intelligente Entscheidungen über Medikamente. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/kidney-disease/keeping-kidneys-safe. Abgerufen am 29. April 2019.
- Sethi S, et al. Konsensbericht der Mayo Clinic/Renal Pathology Society über die pathologische Klassifikation, Diagnose und den Bericht von GN. Zeitschrift der American Society of Nephrology. 2015;27:1.
- Braswell-Pickering EA. Allscripts EPSi. Mayo-Klinik. 21. September 2021.
- Schwartz GL (Gutachten). Mayo Clinic, Rochester, Minnesota, 28. Mai 2019.
- American Diabetes Association. Mikrovaskuläre Komplikationen und Fußpflege: Standards der medizinischen Versorgung bei Diabetes – 2021. Diabetesversorgung. 2021; doi:10.2337/dc21-S011.
- De Boer IH, et al. Zusammenfassung der 2020 KDIGO Diabetes Management in CKD Guideline: Evidence-based advances in monitoring and treatment. Niere International. 2020; doi:10.1016/j.kint.2020.06.024.
- FDA genehmigt Medikament zur Verringerung des Risikos schwerer Nieren- und Herzkomplikationen bei Erwachsenen mit chronischer Nierenerkrankung im Zusammenhang mit Typ-2-Diabetes. US Food and Drug Administration. https://www.fda.gov/drugs/drug-safety-and-availability/fda-approves-drug-reduce-risk-serious-kidney-and-heart-complications-adults-chronic-kidney-disease. Abgerufen am 24. September 2021.
- Mineral- und Knochenstörung bei chronischer Nierenerkrankung. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/kidney-disease/mineral-bone-disorder. Abgerufen am 2. Oktober 2021.

 Suche
Suche
 Mein Konto
Mein Konto