Diabetic coma
Diabetic coma
overview
A diabetic coma is a life-threatening complication of diabetes that causes loss of consciousness. If you have diabetes, dangerously high blood sugar (hyperglycemia) or dangerously low blood sugar (hypoglycemia) can lead to a diabetic coma.
If you fall into a diabetic coma, you are alive—but you cannot wake up or respond specifically to sights, sounds, or other types of stimulation. If left untreated, a diabetic coma can be fatal.
The idea of a diabetic coma is scary, but you can take steps to prevent it. Start by following your diabetes treatment plan.
Symptoms
Before you develop a diabetic coma, you will usually experience signs and symptoms of high or low blood sugar.
High blood sugar (hyperglycemia)
If your blood sugar levels are too high, you may experience the following symptoms:
- Erhöhter Durst
- Häufiges Wasserlassen
- Ermüdung
- Übelkeit und Erbrechen
- Kurzatmigkeit
- Magenschmerzen
- Fruchtiger Atemgeruch
- Ein sehr trockener Mund
- Ein schneller Herzschlag
Low blood sugar (hypoglycemia)
Signs and symptoms of low blood sugar may include:
- Zittern oder Nervosität
- Angst
- Ermüdung
- Die Schwäche
- Schwitzen
- Hunger
- Brechreiz
- Schwindel oder Benommenheit
- Schwierigkeiten beim Sprechen
- Verwirrtheit
Some people, especially those who have had diabetes for a long time, develop a condition known as hypoglycemia unawareness and do not have the warning signs that signal a drop in blood sugar.
If you notice any symptoms of high or low blood sugar, test your blood sugar and follow your diabetes treatment plan based on the test results. If you don't feel better quickly or if you feel worse, call emergency services.
When to go to the doctor?
A diabetic coma is a medical emergency. If you experience signs or symptoms of extremely high or low blood sugar and think you may pass out, call 911 or your local emergency number. If you are with someone who has fainted, call emergency medical services and be sure to tell emergency personnel that the unconscious person has diabetes.
Causes
Blood sugar that is too high or too low for too long can cause a variety of serious illnesses, all of which can lead to a diabetic coma.
-
Diabetic ketoacidosis.When your muscle cells starve for energy, your body may respond by breaking down fat stores. This process forms toxic acids known as ketones. If you have ketones (measured in the blood or urine) and high blood sugar, the condition is called diabetic ketoacidosis. If left untreated, it can lead to a diabetic coma.
Diabetic ketoacidosis most commonly occurs in type 1 diabetes, but sometimes occurs in type 2 diabetes or gestational diabetes.
-
Diabetic hyperosmolar syndrome.If your blood sugar level exceeds 600 milligrams per deciliter (mg/dL) or 33.3 millimoles per liter (mmol/L), the condition is called diabetic hyperosmolar syndrome.
Extremely high blood sugar makes your blood thick and syrupy. The excess sugar passes from your blood into your urine, triggering a filtering process that removes enormous amounts of fluid from your body. If left untreated, this can lead to life-threatening dehydration and a diabetic coma. About 25 to 50 percent of people with diabetic hyperosmolar syndrome develop a coma.
- Hypoglykämie. Ihr Gehirn braucht Glukose, um zu funktionieren. In schweren Fällen kann ein niedriger Blutzucker dazu führen, dass Sie ohnmächtig werden. Hypoglykämie kann durch zu viel Insulin oder zu wenig Nahrung verursacht werden. Zu viel Sport oder zu viel Alkohol können den gleichen Effekt haben.
Risk factors
Anyone who has diabetes is at risk of a diabetic coma, but the following factors can increase the risk:
- Probleme mit der Insulinabgabe. Wenn Sie eine Insulinpumpe verwenden, müssen Sie Ihren Blutzucker häufig kontrollieren. Die Insulinabgabe kann stoppen, wenn die Pumpe ausfällt oder der Schlauch (Katheter) verdreht ist oder verrutscht. Ein Insulinmangel kann zu einer diabetischen Ketoazidose führen.
-
An illness, trauma or surgery.When you are sick or injured, blood sugar levels rise, sometimes dramatically. This can cause diabetic ketoacidosis if you have type 1 diabetes and don't increase your insulin dose to compensate.
Conditions such as congestive heart failure or kidney disease can also increase the risk of diabetic hyperosmolar syndrome.
- Schlecht behandelter Diabetes. Wenn Sie Ihren Blutzucker nicht richtig überwachen oder Ihre Medikamente nicht wie vorgeschrieben einnehmen, haben Sie ein höheres Risiko, langfristige Komplikationen und ein diabetisches Koma zu entwickeln.
- Bewusstes Auslassen von Mahlzeiten oder Insulin. Manchmal entscheiden sich Menschen mit Diabetes, die auch eine Essstörung haben, ihr Insulin nicht wie vorgeschrieben zu verwenden, in der Hoffnung, Gewicht zu verlieren. Dies ist eine gefährliche, lebensbedrohliche Praxis, die das Risiko eines diabetischen Komas erhöht.
- Alkohol trinken. Alkohol kann unvorhersehbare Auswirkungen auf Ihren Blutzucker haben. Die sedierende Wirkung von Alkohol kann es für Sie schwieriger machen, zu erkennen, wann Sie unter Blutzuckersymptomen leiden. Dies kann Ihr Risiko für ein durch Hypoglykämie verursachtes diabetisches Koma erhöhen.
- Illegale Drogenkonsum. Illegale Drogen wie Kokain und Ecstasy können Ihr Risiko für schwere Blutzuckerspiegel und Erkrankungen im Zusammenhang mit diabetischem Koma erhöhen.
Complications
If left untreated, a diabetic coma can lead to:
- Bleibender Hirnschaden
- Tod
prevention
Continuous glucose monitor and insulin pump
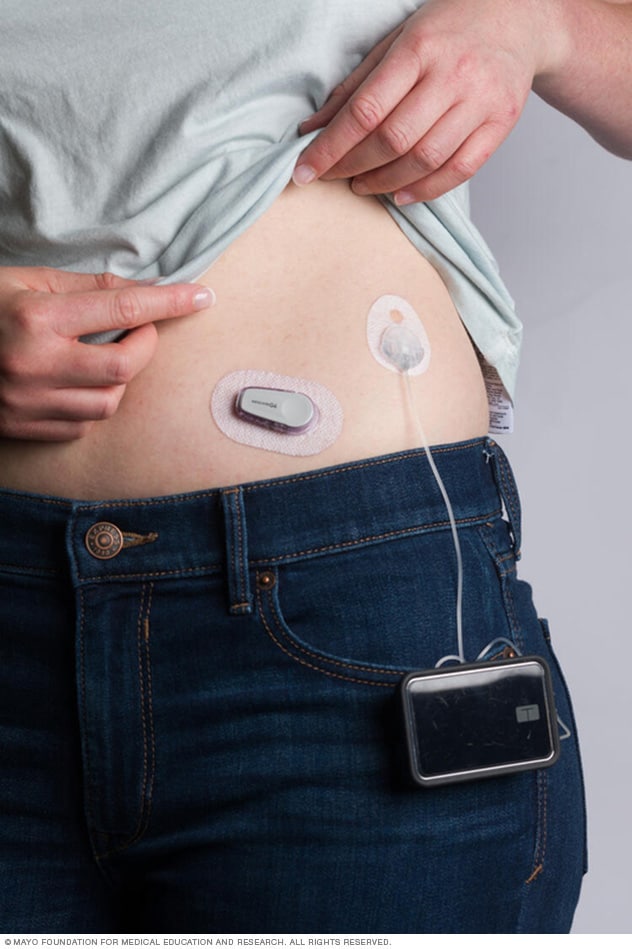
Continuous glucose monitor and insulin pump
A continuous glucose monitor (left) is a device that measures blood sugar every few minutes using a sensor inserted under the skin. A pocket-mounted insulin pump is a device that is worn outside the body with a tube that connects the insulin reservoir to a catheter that is inserted under the skin of the abdomen. Insulin pumps are programmed to deliver specific amounts of insulin continuously and with food.
Good daily control of your diabetes can help you prevent a diabetic coma. Consider these tips:
- Halte dich an deinen Speiseplan. Regelmäßige Snacks und Mahlzeiten können Ihnen helfen, Ihren Blutzuckerspiegel zu kontrollieren.
- Behalten Sie Ihren Blutzuckerspiegel im Auge. Häufige Blutzuckertests können Ihnen sagen, ob Sie Ihren Blutzuckerspiegel in Ihrem Zielbereich halten – und Sie vor gefährlichen Höchst- oder Tiefstwerten warnen. Überprüfen Sie häufiger, ob Sie Sport getrieben haben, denn Sport kann dazu führen, dass der Blutzuckerspiegel sogar noch Stunden später sinkt, insbesondere wenn Sie nicht regelmäßig Sport treiben.
- Nehmen Sie Ihre Medikamente wie verordnet ein. Informieren Sie Ihren Arzt, wenn Sie häufig Episoden mit hohem oder niedrigem Blutzucker haben. Er oder sie muss möglicherweise die Dosis oder den Zeitpunkt Ihrer Medikation anpassen.
- Haben Sie einen Krankentagplan. Krankheit kann eine unerwartete Veränderung des Blutzuckerspiegels verursachen. Wenn Sie krank sind und nichts essen können, kann Ihr Blutzucker sinken. Bevor Sie krank werden, sprechen Sie mit Ihrem Arzt darüber, wie Sie Ihren Blutzuckerspiegel am besten kontrollieren können. Erwägen Sie, Diabetesvorräte für mindestens drei Tage und ein zusätzliches Glukagon-Kit für Notfälle aufzubewahren.
- Achten Sie auf Ketone, wenn Ihr Blutzucker hoch ist. Überprüfen Sie Ihren Urin auf Ketone, wenn Ihr Blutzuckerspiegel bei mehr als zwei aufeinanderfolgenden Tests über 250 mg/dl (14 mmol/l) liegt, insbesondere wenn Sie krank sind. Wenn Sie eine große Menge an Ketonen haben, fragen Sie Ihren Arzt um Rat. Rufen Sie sofort Ihren Arzt an, wenn Sie einen Ketonspiegel haben und erbrechen. Hohe Ketonspiegel können zu diabetischer Ketoazidose führen, die bis zum Koma führen kann.
- Halten Sie Glukagon und schnell wirkende Zuckerquellen bereit. Wenn Sie Insulin für Ihren Diabetes einnehmen, stellen Sie sicher, dass Sie ein aktuelles Glukagon-Kit und schnell wirkende Zuckerquellen wie Glukosetabletten oder Orangensaft zur Verfügung haben, um niedrige Blutzuckerspiegel zu behandeln.
-
Consider a continuous glucose monitor (CGM),especially if you have difficulty maintaining stable blood sugar levels or if you do not experience symptoms of low blood sugar (hypoglycemia unawareness).
CGMs are devices that use a small sensor inserted under the skin to track trends in your blood sugar levels and transmit the information to a wireless device.
These devices can alert you if your blood sugar is dangerously low or falling too quickly. However, you still need to check your blood sugar levels with a blood glucose meter even if you use a CGM. CGMs are more expensive than traditional glucose monitoring methods, but they can help you better manage your glucose levels.
- Trinken Sie Alkohol mit Vorsicht. Da Alkohol einen unvorhersehbaren Einfluss auf Ihren Blutzucker haben kann, achten Sie darauf, einen Snack oder eine Mahlzeit zu sich zu nehmen, wenn Sie überhaupt trinken.
- Informieren Sie Ihre Lieben, Freunde und Kollegen. Bringen Sie Ihren Angehörigen und anderen engen Kontaktpersonen bei, wie sie die frühen Anzeichen und Symptome extremer Blutzuckerwerte erkennen und Notfallinjektionen verabreichen können. Wenn Sie ohnmächtig werden, sollte jemand in der Lage sein, Nothilfe zu rufen.
- Tragen Sie ein medizinisches ID-Armband oder eine Halskette. Wenn Sie bewusstlos sind, kann die ID Ihren Freunden, Kollegen und anderen wertvolle Informationen liefern – einschließlich Notfallpersonal.
Sources:
- Standards der medizinischen Versorgung bei Diabetes – 2018. Diabetesversorgung. 2018;41 (Ergänzung 1).
- Dienst FJ. Hypoglykämie bei Erwachsenen: Klinische Manifestationen, Definition und Ursachen. https://www.uptodate.com/contents/search. Abgerufen am 19. Juni 2018.
- Tipps für die Notfallvorsorge. American Diabetes Association. http://www.diabetes.org/living-with-diabetes/treatment-and-care/medication/tips-for-emergency-preparedness.html. Abgerufen am 19. Juni 2018.
- Hypoglykämie. Nationale Clearingstelle für Diabetes-Informationen. http://diabetes.niddk.nih.gov/dm/pubs/hypoglycemia/. Abgerufen am 19. Juni 2018.
- Nachteile der Verwendung einer Insulinpumpe. American Diabetes Association. http://www.diabetes.org/living-with-diabetes/treatment-and-care/medication/insulin/disadvantages-of-using-an.html. Abgerufen am 19. Juni 2018.
- Kontinuierliche Glukoseüberwachung. Nationale Clearingstelle für Diabetes-Informationen. http://diabetes.niddk.nih.gov/dm/pubs/glucosemonitor/. Abgerufen am 19. Juni 2018.
- Umgang mit Diabetes. Nationales Institut für Diabetes und Verdauungskrankheiten. https://www.niddk.nih.gov/health-information/diabetes/overview/managing-diabetes. Abgerufen am 19. Juni 2018.
- Cryer PE. Management von Hypoglykämie während der Behandlung von Diabetes mellitus. https://www.uptodate.com/contents/search. Abgerufen am 19. Juni 2018.
- Hirsch IB. Diabetische Ketoazidose und hyperosmolarer hyperglykämischer Zustand bei Erwachsenen: Klinische Merkmale, Bewertung und Diagnose. https://www.uptodate.com/contents/search. Abgerufen am 19. Juni 2018.
- McCulloch DK. Klinisches Erscheinungsbild und Diagnose von Diabetes mellitus bei Erwachsenen. https://www.uptodate.com/contents/search. Abgerufen am 19. Juni 2018.
- Hirsch IB. Diabetische Ketoazidose und hyperosmolarer hyperglykämischer Zustand bei Erwachsenen: Behandlung. https://www.uptodate.com/contents/search. Abgerufen am 19. Juni 2018.
- Castro MR (Gutachten). Mayo Clinic, Rochester, Minnesota, 24. Juli 2018.

 Suche
Suche
 Mein Konto
Mein Konto