Epidermolysis bullosa
Epidermolysis bullosa
overview
Junctional epidermolysis bullosa
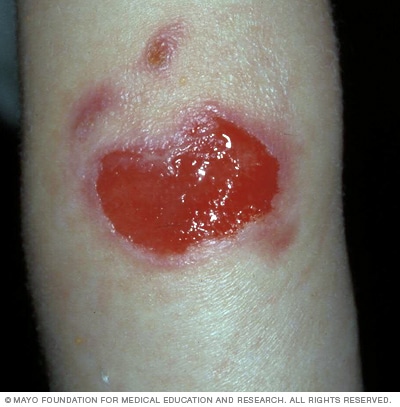
Junctional epidermolysis bullosa
Junctional epidermolysis bullosa generally occurs at birth and can be severe. Large, ulcerated blisters are common in junctional epidermolysis bullosa and can lead to infection and loss of body fluid. As a result, severe forms of the disease can be fatal.
Epidermolysis bullosa (ep-ih-dur-MOL-uh-sis buhl-LOE-sah) is a group of rare diseases that cause brittle, blistering skin. The blisters can occur in response to minor injuries, even from heat, rubbing, scratching, or tape. In severe cases, the blisters can appear inside the body, for example on the lining of the mouth or stomach.
Most types of epidermolysis bullosa are inherited. The condition usually presents in infancy or early childhood. Some people do not develop signs and symptoms until puberty or early adulthood.
There is no cure for epidermolysis bullosa, although mild forms may improve with age. Treatment focuses on caring for blisters and preventing new ones.
Symptoms
Epidermolysis bullosa signs and symptoms vary depending on the type. They include:
- Zerbrechliche Haut, die leicht Blasen bildet, besonders an Händen und Füßen
- Nägel, die dick sind oder sich nicht bilden
- Blasen im Mund und Rachen
- Verdickte Haut an den Handflächen und Fußsohlen
- Blasenbildung, Narbenbildung und Haarausfall auf der Kopfhaut (vernarbende Alopezie)
- Dünn erscheinende Haut (atrophische Narbenbildung)
- Winzige weiße Hautunebenheiten oder Pickel (Milia)
- Zahnprobleme, wie Karies durch schlecht geformten Zahnschmelz
- Schluckbeschwerden (Dysphagie)
- Juckende, schmerzende Haut
Epidermolysis bullosa blisters may not appear until a toddler first begins walking or until an older child begins new physical activities that cause more intense friction on the feet.
When to go to the doctor?
Contact your doctor if you or your child develops blisters, especially if you don't know the cause. Severe bladder formation can be life-threatening for infants.
Seek medical attention immediatelyif you or your child:
- Hat Probleme beim Schlucken
- Hat Probleme beim Atmen
- Zeigt Anzeichen einer Infektion, wie z. B. warme, rote, schmerzende oder geschwollene Haut, Eiter oder einen üblen Geruch von einer Wunde und Fieber oder Schüttelfrost
Causes
Zone of the basement membrane
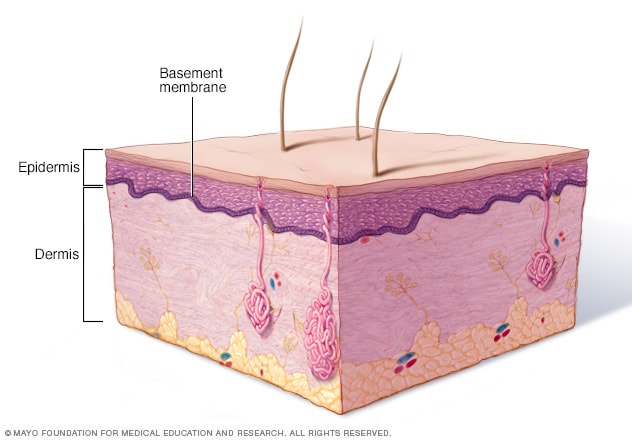
Zone of the basement membrane
Depending on the type of epidermolysis bullosa, blisters can occur in the uppermost layer of skin (epidermis), the lower layer of skin (dermis) or the separating layer (basement membrane zone).
Autosomal dominant inheritance pattern
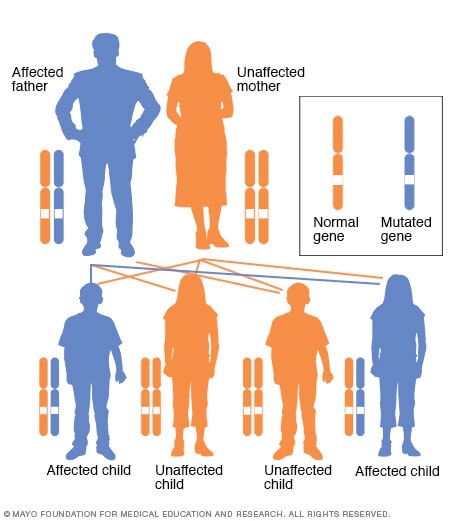
Autosomal dominant inheritance pattern
In an autosomal dominant disorder, the altered gene is a dominant gene located on one of the non-sex chromosomes (autosomes). You only need one altered gene to be affected by this type of disorder. A person with an autosomal dominant disorder - in this case the father - has a 50 percent chance of having an affected child with one altered gene (dominant gene) and a 50 percent chance of having an unaffected child with two typical genes (recessive genes).
Autosomal recessive inheritance pattern
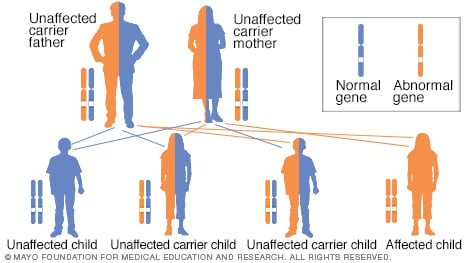
Autosomal recessive inheritance pattern
To have an autosomal recessive disorder, you inherit two altered genes (mutations), one from each parent. These diseases are usually passed on between two carriers. Their health is rarely affected, but they have an altered gene (recessive gene) and an unaffected gene (dominant gene) for the disease. Two carriers have a 25 percent chance of having an unaffected child with two unaffected genes (left), a 50 percent chance of having an unaffected child who is also a carrier (center), and a 25 percent chance of having an affected child with two recessively altered genes (right).
Epidermolysis bullosa simplex
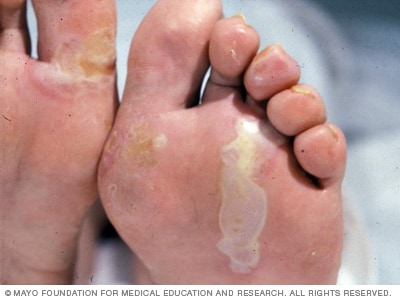
Epidermolysis bullosa simplex
Epidermolysis bullosa simplex usually occurs at birth or in early childhood. It is the most common and least severe type. Blistering can be relatively mild in epidermolysis bullosa simplex.
Dystrophic epidermolysis bullosa
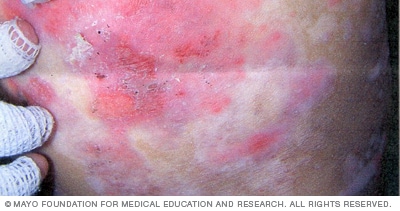
Dystrophic epidermolysis bullosa
Dystrophic epidermolysis bullosa generally occurs at birth or in early childhood. More severe forms of dystrophic epidermolysis bullosa can cause rough, thickened skin, scarring, and disfigurement of the hands and feet.
Epidermolysis bullosa is usually inherited. The disease gene can be passed on from a parent who has the disease (autosomal dominant inheritance). Or it can be inherited from both parents (autosomal recessive inheritance) or arise as an inheritable new mutation in the affected person.
The skin consists of an outer layer (epidermis) and an underlying layer (dermis). The area where the layers meet is called the basement membrane. The different types of epidermolysis bullosa are largely determined by the layer in which the blisters form.
The main types of epidermolysis bullosa are:
- Epidermolysis bullosa simplex. Dies ist die häufigste Form. Sie entwickelt sich in der äußeren Hautschicht und betrifft vor allem die Handflächen und die Füße. Die Blasen heilen in der Regel ohne Narbenbildung ab.
- Junktionale Epidermolysis bullosa. Dieser Typ kann schwerwiegend sein, mit Blasen, die im Säuglingsalter beginnen. Ein Baby mit dieser Erkrankung kann einen heiser klingenden Schrei durch ständige Blasenbildung und Vernarbung der Stimmbänder entwickeln.
- Dystrophische Epidermolysis bullosa. Dieser Typ hängt mit einem Fehler im Gen zusammen, das hilft, eine Art Kollagen zu produzieren, das der schweinshautähnlichen Dermisschicht der Haut Festigkeit verleiht. Fehlt dieser Stoff oder funktioniert er nicht, verbinden sich die Hautschichten nicht richtig.
Risk factors
A family history of epidermolysis bullosa is the main risk factor for developing the disease.
Complications
Complications of epidermolysis bullosa may include:
- Infektion. Bläschende Haut ist anfällig für bakterielle Infektionen.
- Sepsis. Sepsis tritt auf, wenn Bakterien einer massiven Infektion in den Blutkreislauf gelangen und sich im ganzen Körper ausbreiten. Sepsis ist eine schnell fortschreitende, lebensbedrohliche Erkrankung, die zu Schock und Organversagen führen kann.
- Fusion von Fingern und Veränderungen in den Gelenken. Schwere Formen der Epidermolysis bullosa können eine Verschmelzung von Fingern oder Zehen und eine abnormale Beugung der Gelenke (Kontrakturen) verursachen. Dies kann die Funktion der Finger, Knie und Ellbogen beeinträchtigen.
- Probleme mit der Ernährung. Blasen im Mund können das Essen erschweren und zu Mangelernährung und Blutarmut führen (z. B. niedrige Eisenwerte im Blut). Ernährungsprobleme können auch zu einer verzögerten Wundheilung und bei Kindern zu einem verlangsamten Wachstum führen.
- Verstopfung. Schwierigkeiten beim Stuhlgang können auf schmerzhafte Blasen im Analbereich zurückzuführen sein. Es kann auch durch zu wenig Flüssigkeit oder ballaststoffreiche Lebensmittel wie Obst und Gemüse verursacht werden.
- Zahnprobleme. Karies und Gewebeprobleme im Mund sind bei einigen Arten von Epidermolysis bullosa häufig.
- Hautkrebs. Jugendliche und Erwachsene mit bestimmten Arten von Epidermolysis bullosa haben ein hohes Risiko, eine Art von Hautkrebs zu entwickeln, die als Plattenepithelkarzinom bekannt ist.
- Tod. Säuglinge mit einer schweren Form der junktionalen Epidermolysis bullosa sind einem hohen Infektionsrisiko und dem Verlust von Körperflüssigkeiten durch weit verbreitete Blasenbildung ausgesetzt. Ihr Überleben kann auch durch Blasenbildung bedroht sein, die ihre Fähigkeit zu essen und zu atmen beeinträchtigen kann. Viele dieser Säuglinge sterben im Kindesalter.
prevention
It is not possible to prevent epidermolysis bullosa. However, you can take steps to prevent blisters and infections.
- Gehen Sie sanft mit Ihrem Kind um. Ihr Säugling oder Kind braucht Kuscheln, aber seien Sie sehr sanft. Um Ihr Kind hochzuheben, legen Sie es auf weiches Material, wie z. B. Baumwolle, und stützen Sie es unter dem Gesäß und hinter dem Nacken ab. Heben Sie Ihr Kind nicht unter seinen Armen weg.
- Achten Sie besonders auf den Windelbereich. Wenn Ihr Kind Windeln trägt, entfernen Sie die Gummibänder und vermeiden Sie Reinigungstücher. Legen Sie die Windel mit einem Antihaftverband aus oder bestreichen Sie sie mit einer dicken Schicht Zinkoxidpaste.
- Halten Sie die häusliche Umgebung kühl. Stellen Sie Ihren Thermostat so ein, dass Ihr Zuhause kühl und die Temperatur konstant bleibt.
- Halten Sie die Haut feucht. Tragen Sie vorsichtig Gleitmittel wie Vaseline auf.
- Ziehen Sie Ihrem Kind weiche Kleidung an. Verwenden Sie weiche Kleidung, die sich leicht an- und ausziehen lässt. Es kann hilfreich sein, Etiketten zu entfernen und Kleidung mit der Nahtseite nach außen zu legen, um Kratzer zu minimieren. Probieren Sie, Schaumstoffpolster in das Futter der Kleidung an Ellbogen, Knien und anderen Druckstellen einzunähen. Verwenden Sie möglichst weiche Spezialschuhe.
- Verhindern Sie Kratzer. Schneiden Sie die Fingernägel Ihres Kindes regelmäßig. Erwägen Sie, ihm oder ihr vor dem Schlafengehen Fäustlinge anzuziehen, um Kratzer und Infektionen zu vermeiden.
- Ermutigen Sie Ihr Kind, aktiv zu sein. Ermutigen Sie Ihr Kind, wenn es heranwächst, sich an Aktivitäten zu beteiligen, die keine Hautverletzungen verursachen. Schwimmen ist eine gute Option. Kinder mit leichten Formen der Epidermolysis bullosa können ihre Haut schützen, indem sie bei Aktivitäten im Freien lange Hosen und Ärmel tragen.
- Decken Sie harte Oberflächen ab. Legen Sie beispielsweise Schaffelle auf Autositze und kleiden Sie die Badewanne mit einem dicken Handtuch aus.
Sources:
- Fein JD, et al. Vererbte Epidermolysis bullosa: Aktualisierte Empfehlungen zur Diagnose und Klassifizierung. Zeitschrift der American Academy of Dermatology. 2014;70:1103. Abgerufen am 15. Juni 2017.
- Epidermolysis bullosa. National Institute of Arthritis and Musculoskeletal and Skin Diseases. http://www.niams.nih.gov/Health_Info/Epidermolysis_Bullosa/. Abgerufen am 15. Juni 2017.
- Fragen Sie MayoExpert. Pemphigoid-Erkrankungen. Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2016.
- Papst E, et al. Ein Konsensansatz zur Wundversorgung bei Epidermolysis bullosa. Zeitschrift der American Academy of Dermatology. 2010;67:904.
- González ICH. Beurteilung und Behandlung des Neugeborenen mit Epidermolysis bullosa. Seminare in Perinatologie. 2013;37:32.
- Probleme im Gesundheitswesen. Dystrophic Epidermolysis Bullosa Research Association. http://www.debra.org/healthcare. Abgerufen am 19. Juni 2017.
- Habif TP. Vesikuläre und bullöse Erkrankungen. In: Klinische Dermatologie: Ein Farbatlas-Leitfaden für Diagnose und Therapie. 6. Aufl. St. Louis, Mo.: Elsevier Saunders; 2016. https://www.clinicalkey.com. Abgerufen am 15. Juni 2017.
- Paller A, et al. Bullöse Störungen der Kindheit. In: Hurwitz Clinical Pediatric Dermatology: A Lehrbook of Skin Disorders of Childhood and Adolescence. 5. Aufl. Edinburgh, Großbritannien: Elsevier; 2016. https://www.clinicalkey.com. Abgerufen am 15. Juni 2017.
- Hand JL (Gutachten). Mayo Clinic, Rochester, Minnesota, 3. Juli 2017.

 Suche
Suche
 Mein Konto
Mein Konto