Bulloosi epidermolüüs
Bulloosi epidermolüüs
ülevaadet
Junctional epidermolysis bullosa
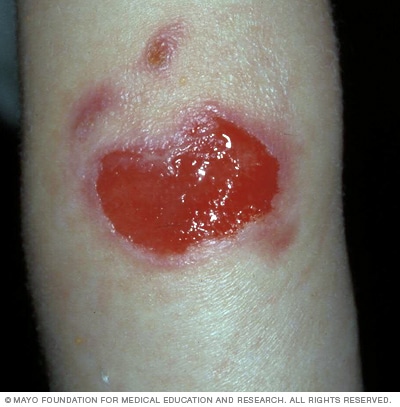
Junctional epidermolysis bullosa
Junctional epidermolysis bullosa tekib tavaliselt sündides ja võib olla raske. Suured haavandilised villid on junktsionaalse epidermolüüsi bullosa puhul tavalised ja võivad põhjustada infektsiooni ja kehavedeliku kadu. Selle tulemusena võivad haiguse rasked vormid lõppeda surmaga.
Epidermolysis bullosa (ep-ih-dur-MOL-uh-sis buhl-LOE-sah) on haruldaste haiguste rühm, mis põhjustab rabedat ja villilist nahka. Villid võivad tekkida vastusena väiksematele vigastustele, isegi kuumuse, hõõrdumise, kriimustamise või teibi tõttu. Rasketel juhtudel võivad villid tekkida keha sees, näiteks suu või mao limaskestale.
Enamik bullosa epidermolüüsi tüüpe on päritud. Seisund esineb tavaliselt imikueas või varases lapsepõlves. Mõnedel inimestel tekivad nähud ja sümptomid alles puberteedieas või varases täiskasvanueas.
Bulloosi epidermolüüsi vastu ei saa ravida, kuigi kerged vormid võivad vanusega paraneda. Ravi keskendub villide eest hoolitsemisele ja uute tekke vältimisele.
Sümptomid
Epidermolysis bullosa nähud ja sümptomid varieeruvad sõltuvalt tüübist. Nende hulka kuuluvad:
- Zerbrechliche Haut, die leicht Blasen bildet, besonders an Händen und Füßen
- Nägel, die dick sind oder sich nicht bilden
- Blasen im Mund und Rachen
- Verdickte Haut an den Handflächen und Fußsohlen
- Blasenbildung, Narbenbildung und Haarausfall auf der Kopfhaut (vernarbende Alopezie)
- Dünn erscheinende Haut (atrophische Narbenbildung)
- Winzige weiße Hautunebenheiten oder Pickel (Milia)
- Zahnprobleme, wie Karies durch schlecht geformten Zahnschmelz
- Schluckbeschwerden (Dysphagie)
- Juckende, schmerzende Haut
Epidermolysis bullosa villid ei pruugi ilmuda enne, kui väikelaps hakkab esimest korda kõndima või kuni vanem laps alustab uusi kehalisi tegevusi, mis põhjustavad jalgadele intensiivsemat hõõrdumist.
Millal arsti juurde minna?
Võtke ühendust oma arstiga, kui teil või teie lapsel tekivad villid, eriti kui te ei tea põhjust. Tõsine põie moodustumine võib imikutele olla eluohtlik.
Pöörduge viivitamatult arsti poolekui teie või teie laps:
- Hat Probleme beim Schlucken
- Hat Probleme beim Atmen
- Zeigt Anzeichen einer Infektion, wie z. B. warme, rote, schmerzende oder geschwollene Haut, Eiter oder einen üblen Geruch von einer Wunde und Fieber oder Schüttelfrost
Põhjused
Basaalmembraani tsoon
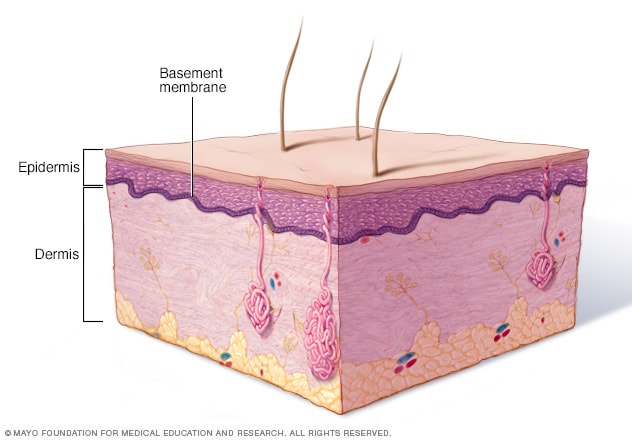
Basaalmembraani tsoon
Sõltuvalt bullosa epidermolüüsi tüübist võivad villid tekkida naha ülemises kihis (epidermis), naha alumises kihis (dermis) või eraldavas kihis (alusmembraani tsoon).
Autosoomne domineeriv pärilikkuse muster
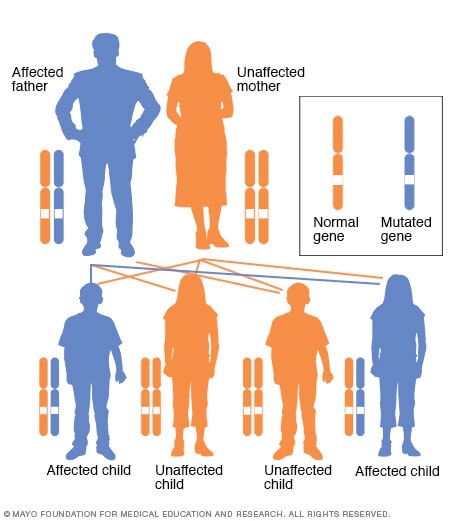
Autosoomne domineeriv pärilikkuse muster
Autosomaalse domineeriva häire korral on muutunud geen domineeriv geen, mis asub ühes mittesugukromosoomidest (autosoomidest). Seda tüüpi häire mõjutamiseks vajate ainult ühte muudetud geeni. Autosomaalse domineeriva häirega inimesel – antud juhul isal – on 50-protsendiline tõenäosus, et haigestub laps, kellel on üks muudetud geen (dominantne geen), ja 50-protsendiline tõenäosus, et tal on kahe tüüpilise geeniga (retsessiivsed geenid) haige laps.
Autosoomne retsessiivne pärilikkuse muster
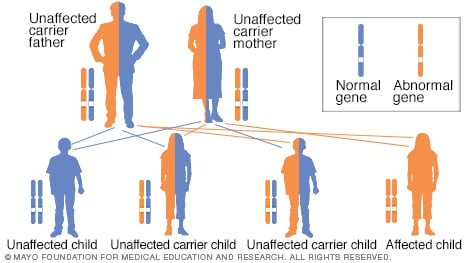
Autosoomne retsessiivne pärilikkuse muster
Autosomaalse retsessiivse häire saamiseks päritakse kaks muudetud geeni (mutatsiooni), üks kummaltki vanemalt. Need haigused kanduvad tavaliselt edasi kahe kandja vahel. Nende tervis on harva mõjutatud, kuid neil on haiguse jaoks muutunud geen (retsessiivne geen) ja mõjutamata geen (dominantne geen). Kahel kandjal on 25-protsendiline tõenäosus, et neil on haige laps, kellel on kaks mõjutamata geeni (vasakul), 50-protsendiline tõenäosus, et neil on haige laps, kes on ka kandja (keskel) ja 25-protsendiline tõenäosus, et haigestub kahe retsessiivselt muudetud geeniga laps (paremal).
Epidermolüüs bullosa simplex
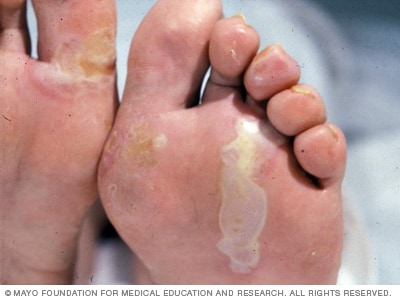
Epidermolüüs bullosa simplex
Epidermolysis bullosa simplex tekib tavaliselt sündides või varases lapsepõlves. See on kõige levinum ja kõige vähem raske tüüp. Villide teke võib epidermolüüsi bullosa simplexi korral olla suhteliselt kerge.
Düstroofne bullosa epidermolüüs
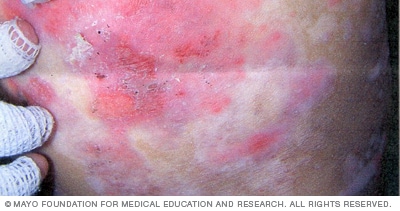
Düstroofne bullosa epidermolüüs
Düstroofiline bullosa epidermolüüs tekib tavaliselt sünnil või varases lapsepõlves. Düstroofse bullosa epidermolüüsi raskemad vormid võivad põhjustada karedat, paksenenud nahka, armistumist ning käte ja jalgade moonutusi.
Epidermolysis bullosa on tavaliselt pärilik. Haigusgeen võib edasi anda vanemalt, kellel on haigus (autosoomne dominantne pärand). Või võib see olla päritud mõlemalt vanemalt (autosoomne retsessiivne pärand) või tekkida haige inimese uue päriliku mutatsioonina.
Nahk koosneb väliskihist (epidermis) ja selle all olevast kihist (dermis). Piirkonda, kus kihid kokku puutuvad, nimetatakse basaalmembraaniks. Bulloosi epidermolüüsi erinevad tüübid on suuresti määratud kihiga, milles villid tekivad.
Bulloosi epidermolüüsi peamised tüübid on:
- Epidermolysis bullosa simplex. Dies ist die häufigste Form. Sie entwickelt sich in der äußeren Hautschicht und betrifft vor allem die Handflächen und die Füße. Die Blasen heilen in der Regel ohne Narbenbildung ab.
- Junktionale Epidermolysis bullosa. Dieser Typ kann schwerwiegend sein, mit Blasen, die im Säuglingsalter beginnen. Ein Baby mit dieser Erkrankung kann einen heiser klingenden Schrei durch ständige Blasenbildung und Vernarbung der Stimmbänder entwickeln.
- Dystrophische Epidermolysis bullosa. Dieser Typ hängt mit einem Fehler im Gen zusammen, das hilft, eine Art Kollagen zu produzieren, das der schweinshautähnlichen Dermisschicht der Haut Festigkeit verleiht. Fehlt dieser Stoff oder funktioniert er nicht, verbinden sich die Hautschichten nicht richtig.
Riskitegurid
Epidermolüüsi bullosa perekonna anamnees on haiguse tekke peamine riskitegur.
Tüsistused
Bulloosi epidermolüüsi tüsistused võivad hõlmata:
- Infektion. Bläschende Haut ist anfällig für bakterielle Infektionen.
- Sepsis. Sepsis tritt auf, wenn Bakterien einer massiven Infektion in den Blutkreislauf gelangen und sich im ganzen Körper ausbreiten. Sepsis ist eine schnell fortschreitende, lebensbedrohliche Erkrankung, die zu Schock und Organversagen führen kann.
- Fusion von Fingern und Veränderungen in den Gelenken. Schwere Formen der Epidermolysis bullosa können eine Verschmelzung von Fingern oder Zehen und eine abnormale Beugung der Gelenke (Kontrakturen) verursachen. Dies kann die Funktion der Finger, Knie und Ellbogen beeinträchtigen.
- Probleme mit der Ernährung. Blasen im Mund können das Essen erschweren und zu Mangelernährung und Blutarmut führen (z. B. niedrige Eisenwerte im Blut). Ernährungsprobleme können auch zu einer verzögerten Wundheilung und bei Kindern zu einem verlangsamten Wachstum führen.
- Verstopfung. Schwierigkeiten beim Stuhlgang können auf schmerzhafte Blasen im Analbereich zurückzuführen sein. Es kann auch durch zu wenig Flüssigkeit oder ballaststoffreiche Lebensmittel wie Obst und Gemüse verursacht werden.
- Zahnprobleme. Karies und Gewebeprobleme im Mund sind bei einigen Arten von Epidermolysis bullosa häufig.
- Hautkrebs. Jugendliche und Erwachsene mit bestimmten Arten von Epidermolysis bullosa haben ein hohes Risiko, eine Art von Hautkrebs zu entwickeln, die als Plattenepithelkarzinom bekannt ist.
- Tod. Säuglinge mit einer schweren Form der junktionalen Epidermolysis bullosa sind einem hohen Infektionsrisiko und dem Verlust von Körperflüssigkeiten durch weit verbreitete Blasenbildung ausgesetzt. Ihr Überleben kann auch durch Blasenbildung bedroht sein, die ihre Fähigkeit zu essen und zu atmen beeinträchtigen kann. Viele dieser Säuglinge sterben im Kindesalter.
ennetamine
Bullosa epidermolüüsi ennetamine ei ole võimalik. Siiski võite võtta meetmeid villide ja infektsioonide vältimiseks.
- Gehen Sie sanft mit Ihrem Kind um. Ihr Säugling oder Kind braucht Kuscheln, aber seien Sie sehr sanft. Um Ihr Kind hochzuheben, legen Sie es auf weiches Material, wie z. B. Baumwolle, und stützen Sie es unter dem Gesäß und hinter dem Nacken ab. Heben Sie Ihr Kind nicht unter seinen Armen weg.
- Achten Sie besonders auf den Windelbereich. Wenn Ihr Kind Windeln trägt, entfernen Sie die Gummibänder und vermeiden Sie Reinigungstücher. Legen Sie die Windel mit einem Antihaftverband aus oder bestreichen Sie sie mit einer dicken Schicht Zinkoxidpaste.
- Halten Sie die häusliche Umgebung kühl. Stellen Sie Ihren Thermostat so ein, dass Ihr Zuhause kühl und die Temperatur konstant bleibt.
- Halten Sie die Haut feucht. Tragen Sie vorsichtig Gleitmittel wie Vaseline auf.
- Ziehen Sie Ihrem Kind weiche Kleidung an. Verwenden Sie weiche Kleidung, die sich leicht an- und ausziehen lässt. Es kann hilfreich sein, Etiketten zu entfernen und Kleidung mit der Nahtseite nach außen zu legen, um Kratzer zu minimieren. Probieren Sie, Schaumstoffpolster in das Futter der Kleidung an Ellbogen, Knien und anderen Druckstellen einzunähen. Verwenden Sie möglichst weiche Spezialschuhe.
- Verhindern Sie Kratzer. Schneiden Sie die Fingernägel Ihres Kindes regelmäßig. Erwägen Sie, ihm oder ihr vor dem Schlafengehen Fäustlinge anzuziehen, um Kratzer und Infektionen zu vermeiden.
- Ermutigen Sie Ihr Kind, aktiv zu sein. Ermutigen Sie Ihr Kind, wenn es heranwächst, sich an Aktivitäten zu beteiligen, die keine Hautverletzungen verursachen. Schwimmen ist eine gute Option. Kinder mit leichten Formen der Epidermolysis bullosa können ihre Haut schützen, indem sie bei Aktivitäten im Freien lange Hosen und Ärmel tragen.
- Decken Sie harte Oberflächen ab. Legen Sie beispielsweise Schaffelle auf Autositze und kleiden Sie die Badewanne mit einem dicken Handtuch aus.
Allikad:
- Fein JD, et al. Vererbte Epidermolysis bullosa: Aktualisierte Empfehlungen zur Diagnose und Klassifizierung. Zeitschrift der American Academy of Dermatology. 2014;70:1103. Abgerufen am 15. Juni 2017.
- Epidermolysis bullosa. National Institute of Arthritis and Musculoskeletal and Skin Diseases. http://www.niams.nih.gov/Health_Info/Epidermolysis_Bullosa/. Abgerufen am 15. Juni 2017.
- Fragen Sie MayoExpert. Pemphigoid-Erkrankungen. Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2016.
- Papst E, et al. Ein Konsensansatz zur Wundversorgung bei Epidermolysis bullosa. Zeitschrift der American Academy of Dermatology. 2010;67:904.
- González ICH. Beurteilung und Behandlung des Neugeborenen mit Epidermolysis bullosa. Seminare in Perinatologie. 2013;37:32.
- Probleme im Gesundheitswesen. Dystrophic Epidermolysis Bullosa Research Association. http://www.debra.org/healthcare. Abgerufen am 19. Juni 2017.
- Habif TP. Vesikuläre und bullöse Erkrankungen. In: Klinische Dermatologie: Ein Farbatlas-Leitfaden für Diagnose und Therapie. 6. Aufl. St. Louis, Mo.: Elsevier Saunders; 2016. https://www.clinicalkey.com. Abgerufen am 15. Juni 2017.
- Paller A, et al. Bullöse Störungen der Kindheit. In: Hurwitz Clinical Pediatric Dermatology: A Lehrbook of Skin Disorders of Childhood and Adolescence. 5. Aufl. Edinburgh, Großbritannien: Elsevier; 2016. https://www.clinicalkey.com. Abgerufen am 15. Juni 2017.
- Hand JL (Gutachten). Mayo Clinic, Rochester, Minnesota, 3. Juli 2017.

 Suche
Suche
 Mein Konto
Mein Konto