Epidermolysis bullosa
Epidermolysis bullosa
yleiskatsaus
Junctional epidermolysis bullosa
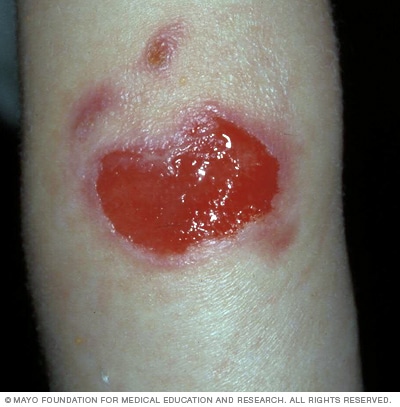
Junctional epidermolysis bullosa
Junctional epidermolysis bullosa esiintyy yleensä syntymässä ja voi olla vakava. Suuret, haavaumaiset rakkulat ovat yleisiä nivelten epidermolysis bullosassa ja voivat johtaa infektioon ja kehon nesteen menetykseen. Tämän seurauksena taudin vakavat muodot voivat olla kohtalokkaita.
Epidermolysis bullosa (ep-ih-dur-MOL-uh-sis buhl-LOE-sah) on ryhmä harvinaisia sairauksia, jotka aiheuttavat hauras, rakkuloita ihoa. Rakkulat voivat syntyä reaktiona pieniin vammoihin, jopa kuumuuden, hankauksen, naarmuuntumisen tai teipin vuoksi. Vaikeissa tapauksissa rakkuloita voi ilmaantua kehon sisäpuolelle, esimerkiksi suun tai vatsan limakalvolle.
Useimmat epidermolysis bullosan tyypit ovat perinnöllisiä. Sairaus ilmaantuu yleensä lapsena tai varhaislapsuudessa. Jotkut ihmiset eivät kehitä merkkejä ja oireita vasta murrosiässä tai varhaisessa aikuisiässä.
Epidermolyysi bullosaan ei ole parannuskeinoa, vaikka lievät muodot voivat parantua iän myötä. Hoidossa keskitytään rakkuloiden hoitoon ja uusien ehkäisemiseen.
Oireet
Epidermolysis bullosan merkit ja oireet vaihtelevat tyypistä riippuen. Niihin kuuluvat:
- Zerbrechliche Haut, die leicht Blasen bildet, besonders an Händen und Füßen
- Nägel, die dick sind oder sich nicht bilden
- Blasen im Mund und Rachen
- Verdickte Haut an den Handflächen und Fußsohlen
- Blasenbildung, Narbenbildung und Haarausfall auf der Kopfhaut (vernarbende Alopezie)
- Dünn erscheinende Haut (atrophische Narbenbildung)
- Winzige weiße Hautunebenheiten oder Pickel (Milia)
- Zahnprobleme, wie Karies durch schlecht geformten Zahnschmelz
- Schluckbeschwerden (Dysphagie)
- Juckende, schmerzende Haut
Epidermolysis bullosa -rakkuloita ei välttämättä ilmesty ennen kuin lapsi alkaa kävellä tai vanhempi lapsi aloittaa uusia fyysisiä aktiviteetteja, jotka aiheuttavat voimakkaampaa kitkaa jaloissa.
Milloin mennä lääkäriin?
Ota yhteyttä lääkäriisi, jos sinulle tai lapsellesi kehittyy rakkuloita, varsinkin jos et tiedä syytä. Vakava virtsarakon muodostuminen voi olla hengenvaarallista imeväisille.
Hakeudu välittömästi lääkärin hoitoonjos sinä tai lapsesi:
- Hat Probleme beim Schlucken
- Hat Probleme beim Atmen
- Zeigt Anzeichen einer Infektion, wie z. B. warme, rote, schmerzende oder geschwollene Haut, Eiter oder einen üblen Geruch von einer Wunde und Fieber oder Schüttelfrost
Syyt
Alakalvon vyöhyke
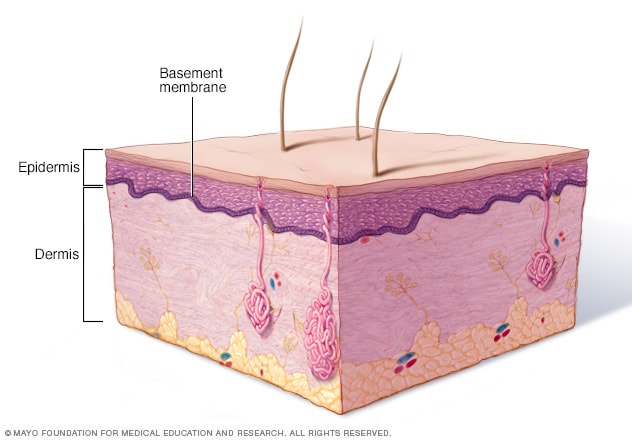
Alakalvon vyöhyke
Epidermolysis bullosan tyypistä riippuen rakkuloita voi esiintyä ihon ylimmässä kerroksessa (epidermis), ihon alemmassa kerroksessa (dermis) tai erottavassa kerroksessa (tyvikalvovyöhyke).
Autosomaalinen hallitseva perintömalli
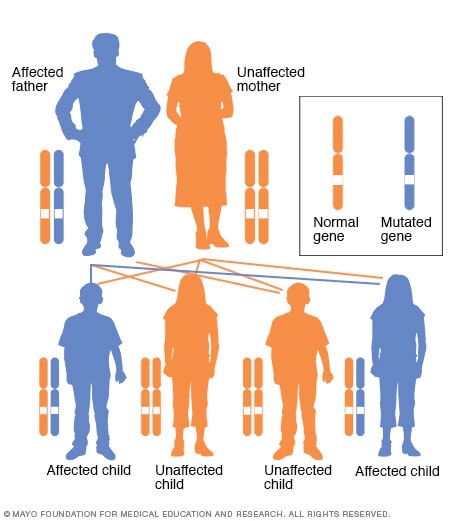
Autosomaalinen hallitseva perintömalli
Autosomaalisessa hallitsevassa häiriössä muuttunut geeni on hallitseva geeni, joka sijaitsee yhdessä ei-sukupuolikromosomeista (autosomeista). Tarvitset vain yhden muunnetun geenin vaikuttaaksesi tämäntyyppiseen häiriöön. Henkilöllä, jolla on autosomaalinen hallitseva sairaus - tässä tapauksessa isä - on 50 prosentin todennäköisyys saada lapsi, jolla on yksi muuttunut geeni (dominoiva geeni), ja 50 prosentin mahdollisuus saada lapsi, jolla on kaksi tyypillistä geeniä (resessiivinen geeni).
Autosomaalinen resessiivinen perinnöllinen malli
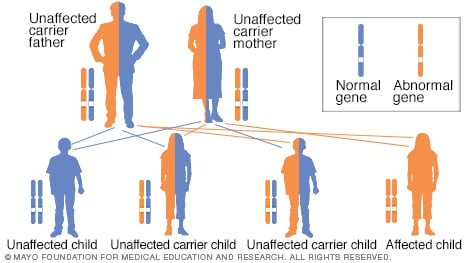
Autosomaalinen resessiivinen perinnöllinen malli
Autosomaalisen resessiivisen häiriön saamiseksi perit kaksi muuttunutta geeniä (mutaatiota), yhden kummaltakin vanhemmalta. Nämä sairaudet siirtyvät yleensä kahden kantajan välillä. Heidän terveyteensä vaikuttaa harvoin, mutta heillä on muuttunut geeni (resessiivinen geeni) ja geeni (dominoiva geeni) taudille. Kahdella kantajalla on 25 prosentin todennäköisyys saada terve lapsi, jolla on kaksi vahingoittumatonta geeniä (vasemmalla), 50 prosentin mahdollisuus saada terve lapsi, joka on myös kantaja (keskellä) ja 25 prosentin todennäköisyys saada sairas lapsi, jolla on kaksi resessiivisesti muuttunutta geeniä (oikealla).
Epidermolysis bullosa simplex
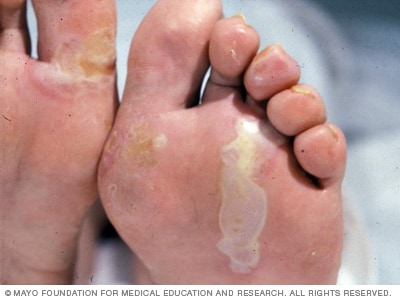
Epidermolysis bullosa simplex
Epidermolysis bullosa simplex esiintyy yleensä syntymässä tai varhaislapsuudessa. Se on yleisin ja vähiten vakava tyyppi. Rakkulat voivat olla suhteellisen lieviä epidermolysis bullosa simplexissä.
Dystrofinen epidermolyysi bullosa
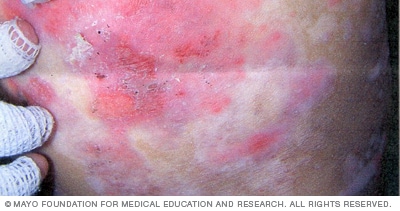
Dystrofinen epidermolyysi bullosa
Dystrofinen epidermolyysi bullosa esiintyy yleensä syntymässä tai varhaislapsuudessa. Vakavammat dystrofisen epidermolysis bullosan muodot voivat aiheuttaa karheaa, paksuuntunutta ihoa, arpia ja käsien ja jalkojen muodonmuutoksia.
Epidermolysis bullosa on yleensä perinnöllinen. Taudin geeni voi siirtyä vanhemmalta, jolla on sairaus (autosomaalinen dominantti perinnöllinen). Tai se voi olla peritty molemmilta vanhemmilta (autosomaalinen resessiivinen perinnöllinen) tai syntyä periytyvänä uutena mutaationa sairastuneessa henkilössä.
Iho koostuu ulkokerroksesta (epidermis) ja alla olevasta kerroksesta (dermis). Aluetta, jossa kerrokset kohtaavat, kutsutaan tyvikalvoksi. Erityyppiset epidermolyysi bullosan määräytyvät suurelta osin sen kerroksen mukaan, johon rakkuloita muodostuu.
Tärkeimmät epidermolyysi bullosan tyypit ovat:
- Epidermolysis bullosa simplex. Dies ist die häufigste Form. Sie entwickelt sich in der äußeren Hautschicht und betrifft vor allem die Handflächen und die Füße. Die Blasen heilen in der Regel ohne Narbenbildung ab.
- Junktionale Epidermolysis bullosa. Dieser Typ kann schwerwiegend sein, mit Blasen, die im Säuglingsalter beginnen. Ein Baby mit dieser Erkrankung kann einen heiser klingenden Schrei durch ständige Blasenbildung und Vernarbung der Stimmbänder entwickeln.
- Dystrophische Epidermolysis bullosa. Dieser Typ hängt mit einem Fehler im Gen zusammen, das hilft, eine Art Kollagen zu produzieren, das der schweinshautähnlichen Dermisschicht der Haut Festigkeit verleiht. Fehlt dieser Stoff oder funktioniert er nicht, verbinden sich die Hautschichten nicht richtig.
Riskitekijät
Suvussa esiintynyt epidermolysis bullosa on tärkein riskitekijä taudin kehittymiselle.
Komplikaatiot
Epidermolysis bullosan komplikaatioita voivat olla:
- Infektion. Bläschende Haut ist anfällig für bakterielle Infektionen.
- Sepsis. Sepsis tritt auf, wenn Bakterien einer massiven Infektion in den Blutkreislauf gelangen und sich im ganzen Körper ausbreiten. Sepsis ist eine schnell fortschreitende, lebensbedrohliche Erkrankung, die zu Schock und Organversagen führen kann.
- Fusion von Fingern und Veränderungen in den Gelenken. Schwere Formen der Epidermolysis bullosa können eine Verschmelzung von Fingern oder Zehen und eine abnormale Beugung der Gelenke (Kontrakturen) verursachen. Dies kann die Funktion der Finger, Knie und Ellbogen beeinträchtigen.
- Probleme mit der Ernährung. Blasen im Mund können das Essen erschweren und zu Mangelernährung und Blutarmut führen (z. B. niedrige Eisenwerte im Blut). Ernährungsprobleme können auch zu einer verzögerten Wundheilung und bei Kindern zu einem verlangsamten Wachstum führen.
- Verstopfung. Schwierigkeiten beim Stuhlgang können auf schmerzhafte Blasen im Analbereich zurückzuführen sein. Es kann auch durch zu wenig Flüssigkeit oder ballaststoffreiche Lebensmittel wie Obst und Gemüse verursacht werden.
- Zahnprobleme. Karies und Gewebeprobleme im Mund sind bei einigen Arten von Epidermolysis bullosa häufig.
- Hautkrebs. Jugendliche und Erwachsene mit bestimmten Arten von Epidermolysis bullosa haben ein hohes Risiko, eine Art von Hautkrebs zu entwickeln, die als Plattenepithelkarzinom bekannt ist.
- Tod. Säuglinge mit einer schweren Form der junktionalen Epidermolysis bullosa sind einem hohen Infektionsrisiko und dem Verlust von Körperflüssigkeiten durch weit verbreitete Blasenbildung ausgesetzt. Ihr Überleben kann auch durch Blasenbildung bedroht sein, die ihre Fähigkeit zu essen und zu atmen beeinträchtigen kann. Viele dieser Säuglinge sterben im Kindesalter.
ehkäisy
Ei ole mahdollista estää epidermolysis bullosaa. Voit kuitenkin ryhtyä toimiin estääksesi rakkuloita ja infektioita.
- Gehen Sie sanft mit Ihrem Kind um. Ihr Säugling oder Kind braucht Kuscheln, aber seien Sie sehr sanft. Um Ihr Kind hochzuheben, legen Sie es auf weiches Material, wie z. B. Baumwolle, und stützen Sie es unter dem Gesäß und hinter dem Nacken ab. Heben Sie Ihr Kind nicht unter seinen Armen weg.
- Achten Sie besonders auf den Windelbereich. Wenn Ihr Kind Windeln trägt, entfernen Sie die Gummibänder und vermeiden Sie Reinigungstücher. Legen Sie die Windel mit einem Antihaftverband aus oder bestreichen Sie sie mit einer dicken Schicht Zinkoxidpaste.
- Halten Sie die häusliche Umgebung kühl. Stellen Sie Ihren Thermostat so ein, dass Ihr Zuhause kühl und die Temperatur konstant bleibt.
- Halten Sie die Haut feucht. Tragen Sie vorsichtig Gleitmittel wie Vaseline auf.
- Ziehen Sie Ihrem Kind weiche Kleidung an. Verwenden Sie weiche Kleidung, die sich leicht an- und ausziehen lässt. Es kann hilfreich sein, Etiketten zu entfernen und Kleidung mit der Nahtseite nach außen zu legen, um Kratzer zu minimieren. Probieren Sie, Schaumstoffpolster in das Futter der Kleidung an Ellbogen, Knien und anderen Druckstellen einzunähen. Verwenden Sie möglichst weiche Spezialschuhe.
- Verhindern Sie Kratzer. Schneiden Sie die Fingernägel Ihres Kindes regelmäßig. Erwägen Sie, ihm oder ihr vor dem Schlafengehen Fäustlinge anzuziehen, um Kratzer und Infektionen zu vermeiden.
- Ermutigen Sie Ihr Kind, aktiv zu sein. Ermutigen Sie Ihr Kind, wenn es heranwächst, sich an Aktivitäten zu beteiligen, die keine Hautverletzungen verursachen. Schwimmen ist eine gute Option. Kinder mit leichten Formen der Epidermolysis bullosa können ihre Haut schützen, indem sie bei Aktivitäten im Freien lange Hosen und Ärmel tragen.
- Decken Sie harte Oberflächen ab. Legen Sie beispielsweise Schaffelle auf Autositze und kleiden Sie die Badewanne mit einem dicken Handtuch aus.
Lähteet:
- Fein JD, et al. Vererbte Epidermolysis bullosa: Aktualisierte Empfehlungen zur Diagnose und Klassifizierung. Zeitschrift der American Academy of Dermatology. 2014;70:1103. Abgerufen am 15. Juni 2017.
- Epidermolysis bullosa. National Institute of Arthritis and Musculoskeletal and Skin Diseases. http://www.niams.nih.gov/Health_Info/Epidermolysis_Bullosa/. Abgerufen am 15. Juni 2017.
- Fragen Sie MayoExpert. Pemphigoid-Erkrankungen. Rochester, Minnesota: Mayo Foundation for Medical Education and Research; 2016.
- Papst E, et al. Ein Konsensansatz zur Wundversorgung bei Epidermolysis bullosa. Zeitschrift der American Academy of Dermatology. 2010;67:904.
- González ICH. Beurteilung und Behandlung des Neugeborenen mit Epidermolysis bullosa. Seminare in Perinatologie. 2013;37:32.
- Probleme im Gesundheitswesen. Dystrophic Epidermolysis Bullosa Research Association. http://www.debra.org/healthcare. Abgerufen am 19. Juni 2017.
- Habif TP. Vesikuläre und bullöse Erkrankungen. In: Klinische Dermatologie: Ein Farbatlas-Leitfaden für Diagnose und Therapie. 6. Aufl. St. Louis, Mo.: Elsevier Saunders; 2016. https://www.clinicalkey.com. Abgerufen am 15. Juni 2017.
- Paller A, et al. Bullöse Störungen der Kindheit. In: Hurwitz Clinical Pediatric Dermatology: A Lehrbook of Skin Disorders of Childhood and Adolescence. 5. Aufl. Edinburgh, Großbritannien: Elsevier; 2016. https://www.clinicalkey.com. Abgerufen am 15. Juni 2017.
- Hand JL (Gutachten). Mayo Clinic, Rochester, Minnesota, 3. Juli 2017.

 Suche
Suche
 Mein Konto
Mein Konto