Gastroparesis
Gastroparesis
overview
Stomach and pyloric valve
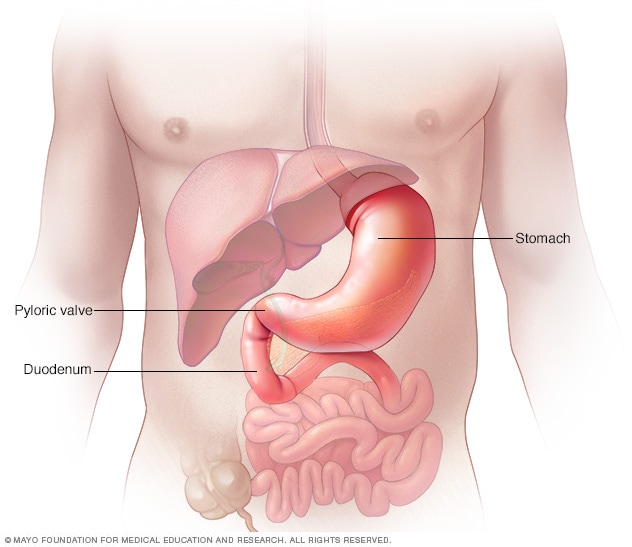
Stomach and pyloric valve
Your stomach is a muscular sac the size of a small melon that expands when you eat or drink to hold up to a gallon (about 4 liters) of food or liquid. Once your stomach pulverizes the food, strong muscle contractions (peristaltic waves) push the food toward the pyloric valve, which leads to the upper part of your small intestine (duodenum).
Gastroparesis is a condition that affects the normal spontaneous movement of muscles (motility) in your stomach. Normally, strong muscle contractions push food through your digestive tract. But if you have gastroparesis, your stomach's motility is slowed or doesn't work at all, preventing your stomach from emptying properly.
The cause of gastroparesis is usually unknown. Sometimes it is a complication of diabetes, and some people develop gastroparesis after surgery. Certain medications, such as Some medications, such as opioid painkillers, some antidepressants, and medications for high blood pressure and allergies, can cause slow gastric emptying and cause similar symptoms. For people who already have gastroparesis, these medications may worsen their condition.
Gastroparesis can affect normal digestion, causing nausea, vomiting and abdominal pain. It can also cause problems with blood sugar levels and diet. Although there is no cure for gastroparesis, changes to your diet along with medication can provide some relief.
Symptoms
Signs and symptoms of gastroparesis include:
- Erbrechen
- Brechreiz
- Blähungen
- Bauchschmerzen
- Völlegefühl schon nach wenigen Bissen
- Erbrechen von unverdautem Essen, das einige Stunden zuvor gegessen wurde
- Saurer Reflux
- Veränderungen des Blutzuckerspiegels
- Appetitlosigkeit
- Gewichtsverlust und Mangelernährung
Many people with gastroparesis do not have any noticeable signs or symptoms.
When to go to the doctor?
Make an appointment with your doctor if you have any signs or symptoms that worry you.
Causes
It's not always clear what causes gastroparesis, but in some cases it can be caused by damage to a nerve that controls the stomach muscles (vagal nerve).
The vagus nerve helps control the complex processes in your digestive tract, including signaling the muscles in your stomach to contract and push food into the small intestine. A damaged vagus nerve cannot send normal signals to your abdominal muscles. This can cause food to stay in your stomach longer instead of traveling to your small intestine to be digested.
The vagus nerve and its branches can be damaged by diseases such as diabetes or by surgery on the stomach or small intestine.
Risk factors
Factors that may increase your risk of gastroparesis:
- Diabetes
- Bauch- oder Speiseröhrenchirurgie
- Infektion, normalerweise durch einen Virus
- Bestimmte Medikamente, die die Geschwindigkeit der Magenentleerung verlangsamen, wie z. B. narkotische Schmerzmittel
- Sklerodermie – eine Bindegewebserkrankung
- Erkrankungen des Nervensystems wie Parkinson oder Multiple Sklerose
- Unterfunktion der Schilddrüse (Hypothyreose)
Women are more likely to develop gastroparesis than men.
Complications
Gastroparesis can cause several complications such as:
- Starke Dehydrierung. Anhaltendes Erbrechen kann zu Dehydrierung führen.
- Unterernährung. Appetitlosigkeit kann bedeuten, dass Sie nicht genügend Kalorien zu sich nehmen oder dass Sie aufgrund von Erbrechen nicht genügend Nährstoffe aufnehmen können.
- Unverdaute Nahrung, die hart wird und im Magen verbleibt. Unverdaute Nahrung in Ihrem Magen kann zu einer festen Masse verhärten, die als Bezoar bezeichnet wird. Bezoare können Übelkeit und Erbrechen verursachen und lebensbedrohlich sein, wenn sie verhindern, dass Nahrung in Ihren Dünndarm gelangt.
- Unvorhersehbare Blutzuckerveränderungen. Obwohl Gastroparese keinen Diabetes verursacht, können häufige Änderungen in der Rate und Menge der Nahrung, die in den Dünndarm gelangt, unregelmäßige Änderungen des Blutzuckerspiegels verursachen. Diese Schwankungen des Blutzuckers verschlimmern Diabetes. Eine schlechte Kontrolle des Blutzuckerspiegels verschlimmert wiederum die Gastroparese.
- Verringerte Lebensqualität. Die Symptome können es schwierig machen, zu arbeiten und anderen Aufgaben nachzukommen.
Gastroparesis care
Sources:
- Feldman M. et al., Hrsg. Neuromuskuläre Funktion des Magens und neuromuskuläre Erkrankungen. In: Gastrointestinale und Lebererkrankungen von Sleisenger und Fordtran: Pathophysiologie, Diagnose, Management. 11. Aufl. Elsevier; 2021. https://www.clinicalkey.com. Abgerufen am 18. August 2020.
- Gastroparese. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/digestive-diseases/gastroparesis. Abgerufen am 18. August 2020.
- Cameron AM, et al. Management von Motilitätsstörungen des Magens und Dünndarms. In: Aktuelle chirurgische Therapie. 13. Aufl. Elsevier; 2020. https://www.clinicalkey.com. Abgerufen am 18. August 2020.
- Camilleri M. Gastroparesis: Ätiologie, klinische Manifestationen und Diagnose. https://www.uptodate.com/contents/search. Abgerufen am 18. August 2020.
- Camilleri M. Behandlung von Gastroparese. https://www.uptodate.com/contents/search. Abgerufen am 18. August 2020.
- Parsi MA, et al. Techniken und Geräte zur endoskopischen Behandlung der Gastroparese. Magen-Darm-Endoskopie. 2020; doi:10.1016/j.gie.2020.03.3857.
- Hasler WL. Elektrische Stimulation für Gastroparese. https://www.uptodate.com/contents/search. Abgerufen am 18. August 2020.
- Über Gastroparese: Komplementäre und alternative Medizin. Internationale Stiftung für Magen-Darm-Erkrankungen. https://aboutgastroparesis.org/complementary-alternative-medicine.html. Abgerufen am 19. August 2020.
- Braun A. Allscripts EPSi. Mayo-Klinik. 23. Juni 2020.
- Rajan E (Gutachten). Mayo-Klinik. 14. September 2020.

 Suche
Suche
 Mein Konto
Mein Konto