Câncer testicular
Câncer testicular
visão geral
Sistema reprodutor masculino
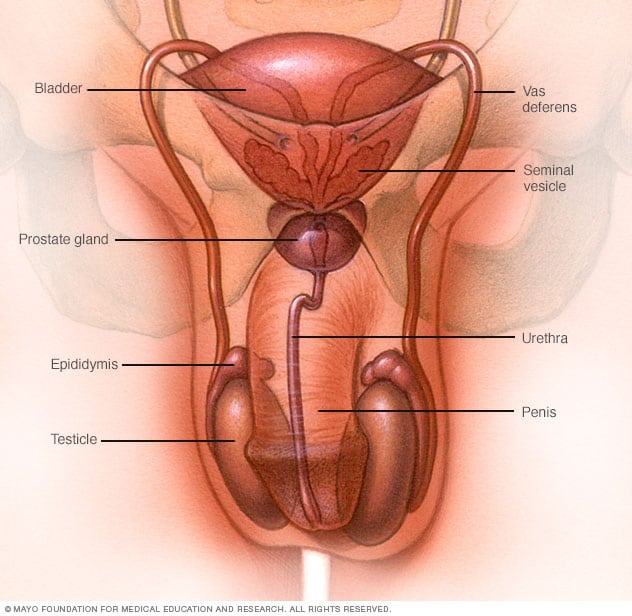
Sistema reprodutor masculino
O sistema reprodutor masculino produz, armazena e movimenta esperma. Os testículos produzem esperma. O fluido das vesículas seminais e da próstata combina-se com o esperma para formar o sêmen. O pênis ejacula sêmen durante a relação sexual.
O câncer testicular ocorre nos testículos (testículos), que estão localizados no escroto, uma bolsa de pele solta sob o pênis. Os testículos produzem hormônios sexuais masculinos e espermatozoides para reprodução.
Comparado a outros tipos de câncer, o câncer testicular é raro. Mas o câncer testicular é o câncer mais comum em homens americanos com idades entre 15 e 35 anos.
O câncer testicular é tratável, mesmo que o câncer tenha se espalhado além do testículo. Dependendo do tipo e estágio do câncer testicular, você pode receber um dos vários tratamentos ou uma combinação.
Sintomas
Nódulos testiculares
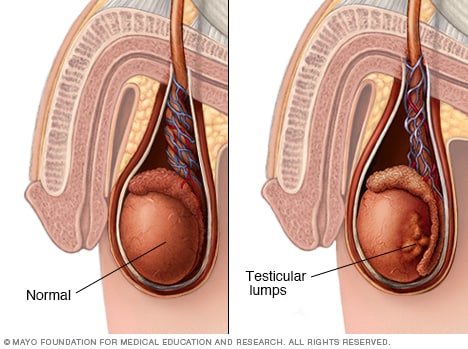
Nódulos testiculares
Dor, inchaço ou caroços nos testículos ou na região da virilha podem ser um sinal ou sintoma de câncer testicular ou outras condições que requerem tratamento.
Os sinais e sintomas do câncer testicular incluem:
- Ein Knoten oder eine Vergrößerung in einem der Hoden
- Schweregefühl im Hodensack
- Ein dumpfer Schmerz im Unterleib oder in der Leistengegend
- Eine plötzliche Ansammlung von Flüssigkeit im Hodensack
- Schmerzen oder Beschwerden in einem Hoden oder Hodensack
- Vergrößerung oder Zärtlichkeit der Brüste
- Rückenschmerzen
O câncer geralmente afeta apenas um testículo.
Quando ir ao médico?
Consulte o seu médico se notar dor, inchaço ou caroços nos testículos ou na virilha, especialmente se esses sinais e sintomas persistirem por mais de duas semanas.
Causas
Não está claro o que causa o câncer testicular na maioria dos casos.
Os médicos sabem que o câncer testicular ocorre quando as células saudáveis de um testículo são alteradas. As células saudáveis crescem e se dividem de maneira ordenada para que seu corpo funcione normalmente. Mas por vezes algumas células desenvolvem anomalias que fazem com que este crescimento fique fora de controlo - estas células cancerígenas continuam a dividir-se mesmo quando novas células não são necessárias. As células acumuladas formam uma massa no testículo.
Quase todos os cânceres testiculares começam nas células germinativas – as células dos testículos que produzem espermatozoides imaturos. O que faz com que as células germinativas se tornem anormais e se transformem em câncer não é conhecido.
Fatores de risco
Fatores que podem aumentar o risco de câncer testicular incluem:
-
Um testículo que não desceu (criptorquidismo).Os testículos se formam na região abdominal durante o desenvolvimento fetal e normalmente descem para o escroto antes do nascimento. Homens que têm testículos que nunca desceram têm maior risco de câncer testicular do que homens cujos testículos desceram normalmente. O risco permanece aumentado mesmo que o testículo tenha sido realocado cirurgicamente no escroto.
Ainda assim, a maioria dos homens que desenvolvem cancro testicular não tem história de testículos que não desceram.
- Abnorme Hodenentwicklung. Bedingungen, die zu einer abnormalen Entwicklung der Hoden führen, wie das Klinefelter-Syndrom, können Ihr Risiko für Hodenkrebs erhöhen.
- Familiengeschichte. Wenn Familienmitglieder Hodenkrebs hatten, besteht möglicherweise ein erhöhtes Risiko.
- Das Alter. Hodenkrebs betrifft Teenager und jüngere Männer, insbesondere solche zwischen 15 und 35 Jahren. Er kann jedoch in jedem Alter auftreten.
- Wettrennen. Hodenkrebs ist bei weißen Männern häufiger als bei schwarzen Männern.
prevenção
Não há como prevenir o câncer testicular.
Alguns médicos recomendam autoexames testiculares regulares para detectar o câncer testicular em seus estágios iniciais. Mas nem todos os médicos concordam. Discuta o autoexame testicular com seu médico se não tiver certeza se é adequado para você.
Tratamento do câncer testicular
Fontes:
- Niederhuber JE, et al., Hrsg. Hodenkrebs. In: Abeloffs Klinische Onkologie. 5. Aufl. Philadelphia, Pennsylvania: Churchill Livingstone Elsevier; 2014. http://www.clinicalkey.com. Abgerufen am 29. November 2016.
- Hodenkrebs. Fort Washington, Pa.: Nationales umfassendes Krebsnetzwerk. http://www.nccn.org/professionals/physician_gls/f_guidelines.asp. Abgerufen am 14. Dezember 2016.
- Wein AJ, et al., Hrsg. Neubildungen der Hoden. In: Campbell-Walsh-Urologie. 11. Aufl. Philadelphia, Pennsylvania: Elsevier; 2016. http://www.clinicalkey.com. Abgerufen am 29. November 2016.
- Hodenselbstuntersuchung (TSE). Urologische Pflegestiftung. http://www.urologyhealth.org/urology/index.cfm?article=101. Abgerufen am 12. Dezember 2016.
- Ilic D, et al. Screening auf Hodenkrebs. Cochrane-Datenbank systematischer Reviews. 2011;CD007853. http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007853.pub2/abstract. Abgerufen am 16. Dezember 2016.
- Riggin EA. Allscripts EPSi. Mayo Clinic, Rochester, Minnesota, Oktober 2016.
- Cheney SM, et al. Roboterassistierte retroperitoneale Lymphknotendissektion: Technik und erste Fallserie von 18 Patienten. BJU International. http://onlinelibrary.wiley.com/doi/10.1111/bju.12804/full. Abgerufen am 16. Dezember 2016.
- Costello BA (Gutachten). Mayo Clinic, Rochester, Minnesota, 29. Januar 2017.
- Steele SS, et al. Klinische Manifestationen, Diagnose und Staging von testikulären Keimzelltumoren. http://www.uptodate.com/home. Abgerufen am 29. November 2016.
- Anastasiou I, et al. Synchrone bilaterale Hodentumoren mit unterschiedlicher Histopathologie. Fallberichte in der Urologie. 2015;492183:1.
- Rovito MJ, et al. Von „D“ zu „I“: Eine Kritik der aktuellen Empfehlung der United States Preventive Services Task Force zur Hodenkrebsvorsorge. Berichte zur Präventivmedizin. 2016;3:361.
- Amin MB, et al., Hrsg. Hoden. In: AJCC Cancer Staging Manual. 8. Aufl. New York, NY: Springer; 2017.

 Suche
Suche
 Mein Konto
Mein Konto