Testikelcancer
Testikelcancer
översikt
Manligt reproduktionssystem
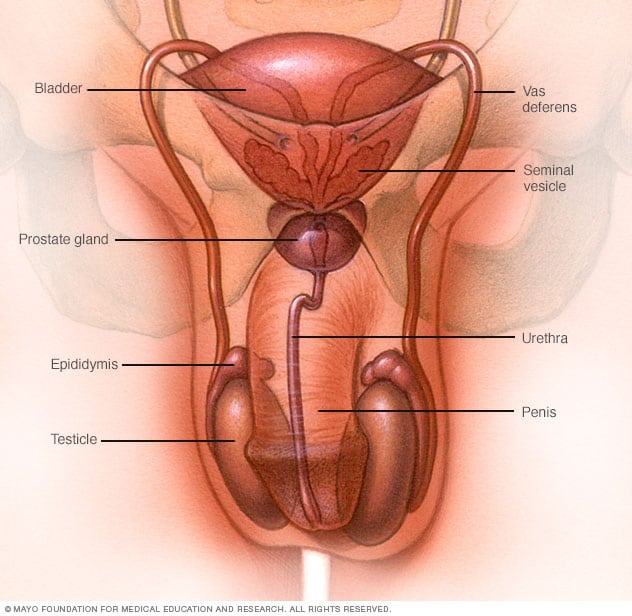
Manligt reproduktionssystem
Det manliga reproduktionssystemet producerar, lagrar och flyttar spermier. Testiklar producerar spermier. Vätska från sädesblåsorna och prostatakörteln kombineras med spermier för att bilda sperma. Penis ejakulerar sperma under samlag.
Testikelcancer uppstår i testiklarna (testiklarna), som finns i pungen, en lös påse med hud under penis. Testiklarna producerar manliga könshormoner och spermier för reproduktion.
Jämfört med andra typer av cancer är testikelcancer sällsynt. Men testikelcancer är den vanligaste cancerformen hos amerikanska män mellan 15 och 35 år.
Testikelcancer är behandlingsbar, även om cancern har spridit sig utanför testikeln. Beroende på typ och stadium av testikelcancer kan du få en av flera behandlingar eller en kombination.
Symtom
Testikulära klumpar
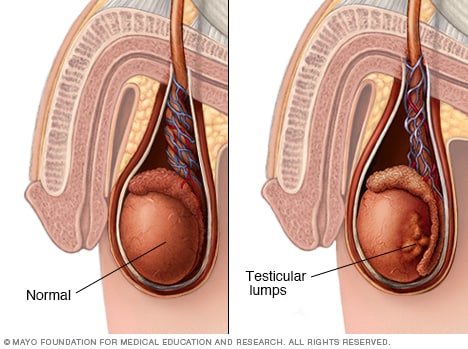
Testikulära klumpar
Smärta, svullnad eller klumpar i testikeln eller ljumsken kan vara ett tecken eller symptom på testikelcancer eller andra tillstånd som kräver behandling.
Tecken och symtom på testikelcancer inkluderar:
- Ein Knoten oder eine Vergrößerung in einem der Hoden
- Schweregefühl im Hodensack
- Ein dumpfer Schmerz im Unterleib oder in der Leistengegend
- Eine plötzliche Ansammlung von Flüssigkeit im Hodensack
- Schmerzen oder Beschwerden in einem Hoden oder Hodensack
- Vergrößerung oder Zärtlichkeit der Brüste
- Rückenschmerzen
Cancer drabbar vanligtvis bara en testikel.
När ska man gå till doktorn?
Se din läkare om du märker smärta, svullnad eller klumpar i testiklarna eller ljumsken, särskilt om dessa tecken och symtom kvarstår i mer än två veckor.
Orsaker
Det är inte klart vad som orsakar testikelcancer i de flesta fall.
Läkare vet att testikelcancer uppstår när friska celler i en testikel förändras. Friska celler växer och delar sig på ett ordnat sätt så att din kropp fungerar normalt. Men ibland utvecklar vissa celler avvikelser som gör att denna tillväxt kommer utom kontroll – dessa cancerceller fortsätter att dela sig även när nya celler inte behövs. De ackumulerande cellerna bildar en massa i testikeln.
Nästan all testikelcancer börjar i könscellerna – cellerna i testiklarna som producerar omogna spermier. Vad som gör att könsceller blir onormala och utvecklas till cancer är inte känt.
Riskfaktorer
Faktorer som kan öka risken för testikelcancer inkluderar:
-
En onedstigen testikel (kryptorkidism).Testiklarna bildas i bukområdet under fosterutvecklingen och går normalt ner i pungen innan födseln. Män som har en testikel som aldrig sjunkit har en högre risk för testikelcancer än män vars testiklar sjunkit normalt. Risken förblir ökad även om testikeln kirurgiskt har flyttats in i pungen.
Ändå har majoriteten av män som utvecklar testikelcancer ingen historia av nedstigna testiklar.
- Abnorme Hodenentwicklung. Bedingungen, die zu einer abnormalen Entwicklung der Hoden führen, wie das Klinefelter-Syndrom, können Ihr Risiko für Hodenkrebs erhöhen.
- Familiengeschichte. Wenn Familienmitglieder Hodenkrebs hatten, besteht möglicherweise ein erhöhtes Risiko.
- Das Alter. Hodenkrebs betrifft Teenager und jüngere Männer, insbesondere solche zwischen 15 und 35 Jahren. Er kann jedoch in jedem Alter auftreten.
- Wettrennen. Hodenkrebs ist bei weißen Männern häufiger als bei schwarzen Männern.
förebyggande
Det finns inget sätt att förhindra testikelcancer.
Vissa läkare rekommenderar regelbundna självundersökningar av testiklarna för att upptäcka testikelcancer i dess tidigaste skeden. Men alla läkare håller inte med. Diskutera självundersökning av testiklarna med din läkare om du är osäker på om det är rätt för dig.
Behandling av testikelcancer
Källor:
- Niederhuber JE, et al., Hrsg. Hodenkrebs. In: Abeloffs Klinische Onkologie. 5. Aufl. Philadelphia, Pennsylvania: Churchill Livingstone Elsevier; 2014. http://www.clinicalkey.com. Abgerufen am 29. November 2016.
- Hodenkrebs. Fort Washington, Pa.: Nationales umfassendes Krebsnetzwerk. http://www.nccn.org/professionals/physician_gls/f_guidelines.asp. Abgerufen am 14. Dezember 2016.
- Wein AJ, et al., Hrsg. Neubildungen der Hoden. In: Campbell-Walsh-Urologie. 11. Aufl. Philadelphia, Pennsylvania: Elsevier; 2016. http://www.clinicalkey.com. Abgerufen am 29. November 2016.
- Hodenselbstuntersuchung (TSE). Urologische Pflegestiftung. http://www.urologyhealth.org/urology/index.cfm?article=101. Abgerufen am 12. Dezember 2016.
- Ilic D, et al. Screening auf Hodenkrebs. Cochrane-Datenbank systematischer Reviews. 2011;CD007853. http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007853.pub2/abstract. Abgerufen am 16. Dezember 2016.
- Riggin EA. Allscripts EPSi. Mayo Clinic, Rochester, Minnesota, Oktober 2016.
- Cheney SM, et al. Roboterassistierte retroperitoneale Lymphknotendissektion: Technik und erste Fallserie von 18 Patienten. BJU International. http://onlinelibrary.wiley.com/doi/10.1111/bju.12804/full. Abgerufen am 16. Dezember 2016.
- Costello BA (Gutachten). Mayo Clinic, Rochester, Minnesota, 29. Januar 2017.
- Steele SS, et al. Klinische Manifestationen, Diagnose und Staging von testikulären Keimzelltumoren. http://www.uptodate.com/home. Abgerufen am 29. November 2016.
- Anastasiou I, et al. Synchrone bilaterale Hodentumoren mit unterschiedlicher Histopathologie. Fallberichte in der Urologie. 2015;492183:1.
- Rovito MJ, et al. Von „D“ zu „I“: Eine Kritik der aktuellen Empfehlung der United States Preventive Services Task Force zur Hodenkrebsvorsorge. Berichte zur Präventivmedizin. 2016;3:361.
- Amin MB, et al., Hrsg. Hoden. In: AJCC Cancer Staging Manual. 8. Aufl. New York, NY: Springer; 2017.

 Suche
Suche
 Mein Konto
Mein Konto