Non-alcoholic fatty liver disease
Non-alcoholic fatty liver disease
overview
Non-alcoholic fatty liver disease
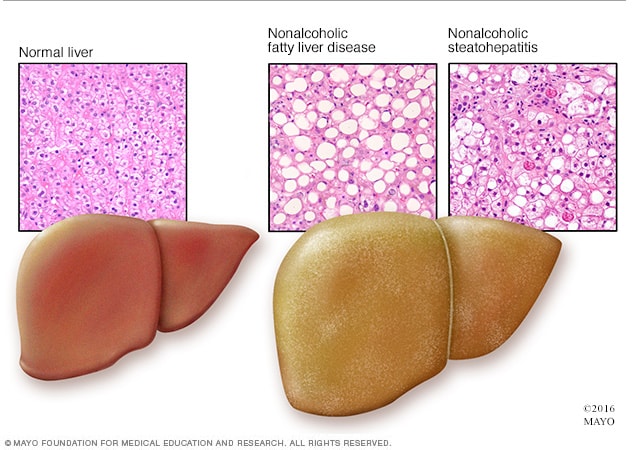
Non-alcoholic fatty liver disease
Compared to a normal liver (left), a fatty liver (right) appears enlarged and discolored. Tissue samples show fatty deposits in nonalcoholic fatty liver disease, while inflammation and advanced scarring (cirrhosis) are visible in nonalcoholic steatohepatitis.
Nonalcoholic fatty liver disease (NAFLD) is an umbrella term for a range of liver diseases that affect people who drink little to no alcohol. As the name suggests, the main characteristic of NAFLD is that too much fat is stored in the liver cells.
NAFLD is becoming increasingly common worldwide, particularly in Western countries. In the United States, it is the most common form of chronic liver disease, affecting about a quarter of the population.
Some people with NAFLD may develop nonalcoholic steatohepatitis (NASH), an aggressive form of fatty liver disease characterized by liver inflammation that can lead to advanced scarring (cirrhosis) and liver failure. This damage is similar to the damage caused by heavy drinking.
Symptoms
The liver

The liver
The liver is your largest internal organ. It's about the size of a football and is located primarily in the upper right part of your abdomen - below the diaphragm and above your stomach. A small portion extends into the upper left quadrant.
NAFLD usually does not cause any signs or symptoms. If so, they may include:
- Ermüdung
- Schmerzen oder Beschwerden im rechten Oberbauch
Possible signs and symptoms of NASH and advanced scarring (cirrhosis) include:
- Bauchschwellung (Aszites)
- Erweiterte Blutgefäße direkt unter der Hautoberfläche
- Vergrößerte Milz
- Rote Palmen
- Gelbfärbung von Haut und Augen (Gelbsucht)
When to go to the doctor?
Make an appointment with your doctor if you have persistent signs and symptoms that worry you.
Causes
Experts don't know exactly why some people accumulate fat in the liver and others don't. It is also not known why some fatty livers develop inflammation that leads to cirrhosis.
NAFLD and NASH are both linked to:
- Übergewicht oder Fettleibigkeit
- Insulinresistenz, bei der Ihre Zellen als Reaktion auf das Hormon Insulin keinen Zucker aufnehmen
- Hoher Blutzucker (Hyperglykämie), was auf Prädiabetes oder Typ-2-Diabetes hinweist
- Hohe Konzentrationen von Fetten, insbesondere Triglyceriden, im Blut
Diese kombinierten Gesundheitsprobleme scheinen die Ablagerung von Fett in der Leber zu fördern. In some people, this excess fat acts as a poison on liver cells, causing liver inflammation and NASH, which can lead to a buildup of scar tissue in the liver.
Risk factors
A variety of diseases and conditions can increase your risk of NAFLD, including:
- Hoher Cholesterinspiegel
- Hohe Triglyceridwerte im Blut
- Metabolisches Syndrom
- Fettleibigkeit, insbesondere wenn Fett im Bauch konzentriert ist
- PCO-Syndrom
- Schlafapnoe
- Typ 2 Diabetes
- Unterfunktion der Schilddrüse (Hypothyreose)
- Hypophysenunterfunktion (Hypopituitarismus)
NASH is more likely in these groups:
- Ältere Menschen
- Menschen mit Diabetes
- Menschen mit im Bauch konzentriertem Körperfett
It is difficult to distinguish NAFLD from NASH without further testing.
Complications
Normal liver vs. cirrhosis of the liver
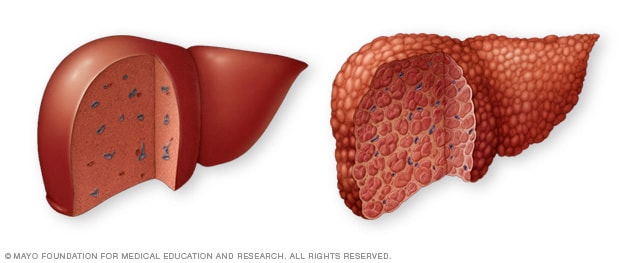
Normal liver vs. cirrhosis of the liver
A typical liver (left) shows no signs of scarring. In cirrhosis (right), scar tissue replaces typical liver tissue.
Esophageal varices
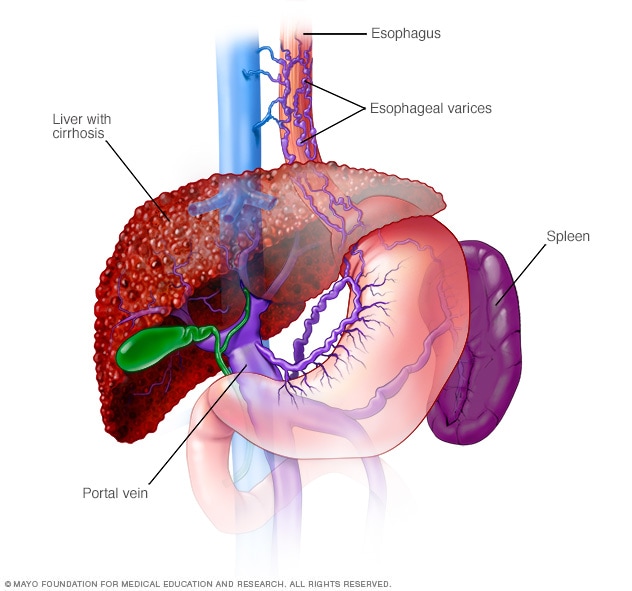
Esophageal varices
Esophageal varices are dilated veins in the esophagus. They are often due to obstructed blood flow through the portal vein, which carries blood from the intestines, pancreas and spleen to the liver.
Liver cancer
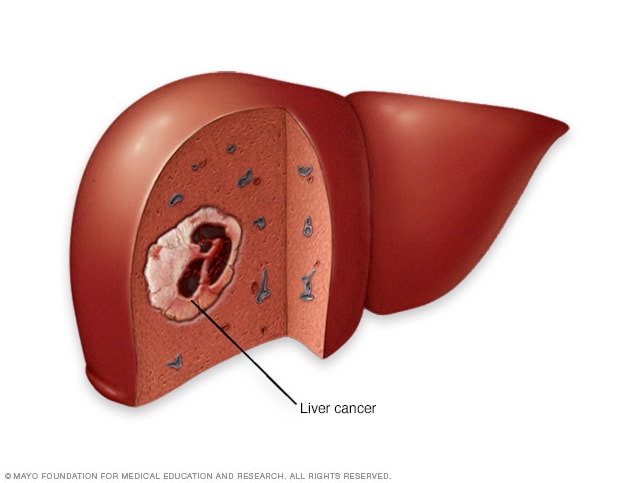
Liver cancer
Liver cancer begins in the cells of the liver. The most common form of liver cancer begins in cells called hepatocytes and is called hepatocellular carcinoma.
The main complication of NAFLD and NASH is cirrhosis, which is late-stage scarring of the liver. Cirrhosis occurs in response to liver damage, such as: B. the inflammation in NASH. When the liver tries to stop inflammation, it produces areas of scarring (fibrosis). If inflammation persists, the fibrosis spreads and takes up more and more liver tissue.
If the process is not interrupted, cirrhosis can lead to:
- Flüssigkeitsansammlung im Bauch (Aszites)
- Anschwellen von Venen in Ihrer Speiseröhre (Ösophagusvarizen), die platzen und bluten können
- Verwirrtheit, Schläfrigkeit und undeutliche Sprache (hepatische Enzephalopathie)
- Leberkrebs
- Leberversagen im Endstadium, was bedeutet, dass die Leber nicht mehr funktioniert
Between 5% and 12% of people with NASH develop cirrhosis.
prevention
How to reduce your risk of NAFLD:
- Wählen Sie eine gesunde Ernährung. Wählen Sie eine gesunde pflanzliche Ernährung, die reich an Obst, Gemüse, Vollkornprodukten und gesunden Fetten ist.
- Ein gesundes Gewicht beibehalten. Wenn Sie übergewichtig oder fettleibig sind, reduzieren Sie die Anzahl der Kalorien, die Sie täglich zu sich nehmen, und bewegen Sie sich mehr. Wenn Sie ein gesundes Gewicht haben, arbeiten Sie daran, es zu halten, indem Sie sich gesund ernähren und Sport treiben.
- Übung. Treiben Sie an den meisten Tagen der Woche Sport. Holen Sie sich zuerst ein OK von Ihrem Arzt, wenn Sie nicht regelmäßig Sport treiben.
Non-alcoholic fatty liver treatment
Sources:
- Pandyarajan V, et al. Screening auf eine nichtalkoholische Fettlebererkrankung in der Hausarztpraxis. Gastroenterologie & Hepatologie. 2019; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6676352/. Abgerufen am 14. August 2019.
- Nicht alkoholische Fettleber. Amerikanische Leberstiftung. https://liverfoundation.org/for-patients/about-the-liver/diseases-of-the-liver/non-alkoholic-fatty-liver-disease/. Abgerufen am 20. Juli 2021.
- Nichtalkoholische Fettlebererkrankung (NAFLD) und NASH. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/liver-disease/nafld-nash. Abgerufen am 20. Juli 2021.
- Sheth SG, et al. Epidemiologie, klinische Merkmale und Diagnose der nichtalkoholischen Fettlebererkrankung bei Erwachsenen. https://www.uptodate.com/contents/search. Abgerufen am 20. Juli 2021.
- Kellermann RD, et al. Nicht alkoholische Fettleber. In: Conn’s Current Therapy 2019. Elsevier; 2019. https://www.clinicalkey.com. Abgerufen am 26. Juli 2019.
- Wijarnpreecha K, et al. Kaffeekonsum und Risiko einer nichtalkoholischen Fettlebererkrankung: Eine systematische Überprüfung und Metaanalyse. Europäische Zeitschrift für Gastroenterologie und Hepatologie. 2017. doi: 10.1097/MEG.0000000000000776.
- Ludwig J., et al. Nichtalkoholische Steatohepatitis: Erfahrungen der Mayo Clinic mit einer bisher unbenannten Krankheit. Verfahren der Mayo-Klinik. 1980;55:434.
- Nichtalkoholische Fettlebererkrankung (NAFLD). Merck Manual Professional-Version. https://www.merckmanuals.com/professional/hepatic-and-biliary-disorders/approach-to-the-patient-with-liver-disease/non Alcoholic-fatty-liver-disease-nafld. Abgerufen am 20. Juli 2021.
- Malhi H., et al. Nichtalkoholische Fettleber: Optimierung der Auswahl vor der Transplantation und der Pflege nach der Transplantation zur Maximierung des Überlebens. Aktuelle Meinung zur Organtransplantation. 2016. doi: 10.1097/MOT.0000000000000283.
- Heimbach JK, et al. Kombinierte Lebertransplantation und Schlauchmagenresektion für Patienten mit medizinisch komplizierter Adipositas und Lebererkrankungen im Endstadium. Amerikanisches Journal für Transplantation. 2013. doi: 10.1111/j.1600-6143.2012.04318.x.
- Bazerbachi F. et al. Jüngste klinische Ergebnisse endoskopischer bariatrischer Therapien als Intervention bei Adipositas. Klinische Endoskopie. 2017. doi: 10.5946/ce.2017.013.
- Jensen NA. Allscripts EPSi. Mayo-Klinik. 2. Juli 2021.

 Suche
Suche
 Mein Konto
Mein Konto