Ikke-alkoholisk fettleversykdom
Ikke-alkoholisk fettleversykdom
oversikt
Ikke-alkoholisk fettleversykdom
Ikke-alkoholisk fettleversykdom
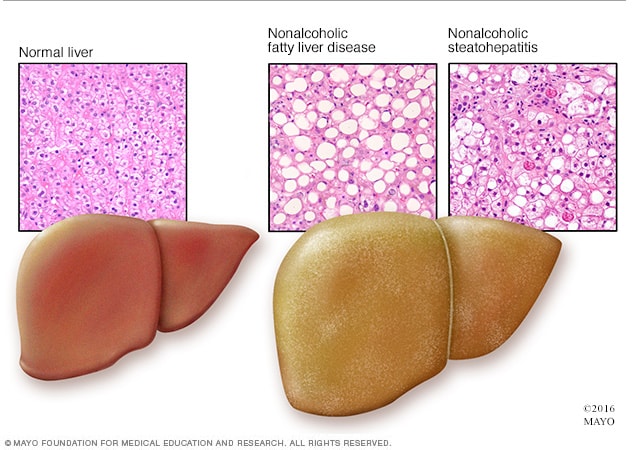
Sammenlignet med en normal lever (til venstre), virker en fettlever (til høyre) forstørret og misfarget. Vevsprøver viser fettavleiringer ved ikke-alkoholisk fettleversykdom, mens betennelse og avansert arrdannelse (cirrhose) er synlig ved alkoholfri steatohepatitt.
Ikke-alkoholisk fettleversykdom (NAFLD) er en samlebetegnelse for en rekke leversykdommer som rammer personer som drikker lite eller ingen alkohol. Som navnet antyder, er hovedkarakteristikken til NAFLD at for mye fett lagres i levercellene.
NAFLD blir stadig mer vanlig over hele verden, spesielt i vestlige land. I USA er det den vanligste formen for kronisk leversykdom, og påvirker omtrent en fjerdedel av befolkningen.
Noen mennesker med NAFLD kan utvikle alkoholfri steatohepatitt (NASH), en aggressiv form for fettleversykdom preget av leverbetennelse som kan føre til avansert arrdannelse (cirrhose) og leversvikt. Denne skaden ligner skaden forårsaket av mye drikking.
Symptomer
Leveren

Leveren
Leveren er ditt største indre organ. Den er omtrent på størrelse med en fotball og befinner seg først og fremst i øvre høyre del av magen – under mellomgulvet og over magen. En liten del strekker seg inn i øvre venstre kvadrant.
NAFLD forårsaker vanligvis ingen tegn eller symptomer. I så fall kan de inkludere:
- Ermüdung
- Schmerzen oder Beschwerden im rechten Oberbauch
Mulige tegn og symptomer på NASH og avansert arrdannelse (cirrhose) inkluderer:
- Bauchschwellung (Aszites)
- Erweiterte Blutgefäße direkt unter der Hautoberfläche
- Vergrößerte Milz
- Rote Palmen
- Gelbfärbung von Haut und Augen (Gelbsucht)
Når skal man gå til legen?
Gjør en avtale med legen din hvis du har vedvarende tegn og symptomer som bekymrer deg.
Årsaker
Eksperter vet ikke nøyaktig hvorfor noen mennesker samler fett i leveren og andre ikke. Det er heller ikke kjent hvorfor noen fettlever utvikler betennelse som fører til skrumplever.
NAFLD og NASH er begge knyttet til:
- Übergewicht oder Fettleibigkeit
- Insulinresistenz, bei der Ihre Zellen als Reaktion auf das Hormon Insulin keinen Zucker aufnehmen
- Hoher Blutzucker (Hyperglykämie), was auf Prädiabetes oder Typ-2-Diabetes hinweist
- Hohe Konzentrationen von Fetten, insbesondere Triglyceriden, im Blut
Disse kombinerte helseproblemene ser ut til å fremme avleiringen av fett i leveren. Hos noen mennesker virker dette overflødige fettet som en gift på leverceller, og forårsaker leverbetennelse og NASH, noe som kan føre til opphopning av arrvev i leveren.
Risikofaktorer
En rekke sykdommer og tilstander kan øke risikoen for NAFLD, inkludert:
- Hoher Cholesterinspiegel
- Hohe Triglyceridwerte im Blut
- Metabolisches Syndrom
- Fettleibigkeit, insbesondere wenn Fett im Bauch konzentriert ist
- PCO-Syndrom
- Schlafapnoe
- Typ 2 Diabetes
- Unterfunktion der Schilddrüse (Hypothyreose)
- Hypophysenunterfunktion (Hypopituitarismus)
NASH er mer sannsynlig i disse gruppene:
- Ältere Menschen
- Menschen mit Diabetes
- Menschen mit im Bauch konzentriertem Körperfett
Det er vanskelig å skille NAFLD fra NASH uten ytterligere testing.
Komplikasjoner
Normal lever vs skrumplever
Normal lever vs skrumplever
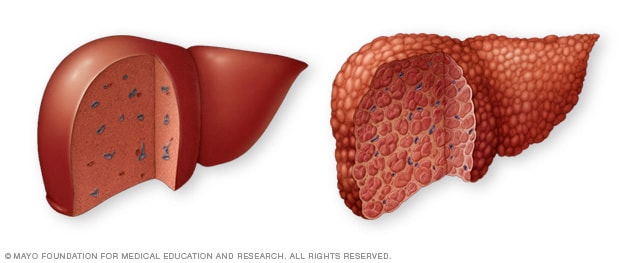
En typisk lever (til venstre) viser ingen tegn til arrdannelse. Ved skrumplever (til høyre) erstatter arrvev typisk levervev.
Esofagusvaricer
Esofagusvaricer
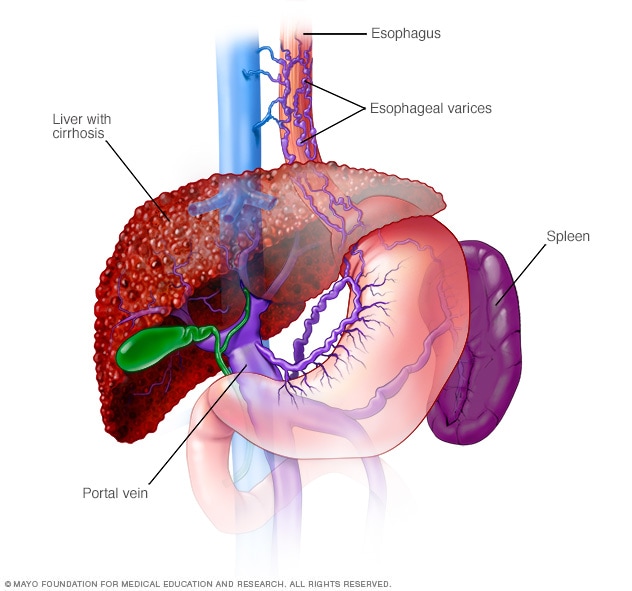
Esofagusvaricer er utvidede årer i spiserøret. De skyldes ofte blokkert blodstrøm gjennom portvenen, som fører blod fra tarmen, bukspyttkjertelen og milten til leveren.
Leverkreft
Leverkreft
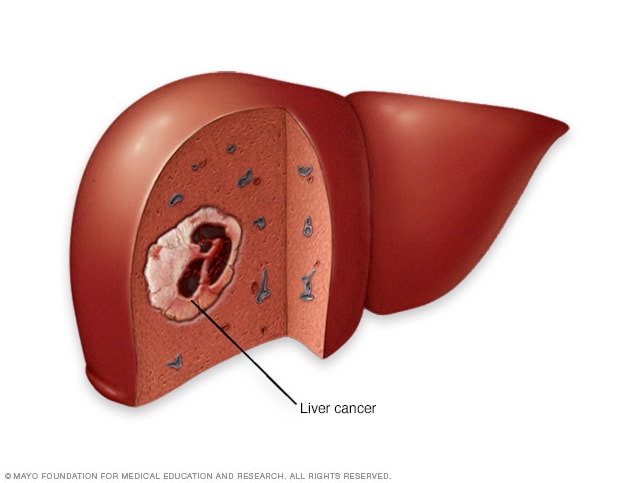
Leverkreft begynner i cellene i leveren. Den vanligste formen for leverkreft begynner i celler som kalles hepatocytter og kalles hepatocellulært karsinom.
Den viktigste komplikasjonen til NAFLD og NASH er skrumplever, som er arrdannelse i sent stadium i leveren. Skrumplever oppstår som respons på leverskade, slik som: B. betennelsen i NASH. Når leveren prøver å stoppe betennelse, produserer den områder med arrdannelse (fibrose). Hvis betennelsen vedvarer, sprer fibrosen seg og tar opp stadig mer levervev.
Hvis prosessen ikke avbrytes, kan skrumplever føre til:
- Flüssigkeitsansammlung im Bauch (Aszites)
- Anschwellen von Venen in Ihrer Speiseröhre (Ösophagusvarizen), die platzen und bluten können
- Verwirrtheit, Schläfrigkeit und undeutliche Sprache (hepatische Enzephalopathie)
- Leberkrebs
- Leberversagen im Endstadium, was bedeutet, dass die Leber nicht mehr funktioniert
Mellom 5 % og 12 % av personer med NASH utvikler skrumplever.
forebygging
Slik reduserer du risikoen for NAFLD:
- Wählen Sie eine gesunde Ernährung. Wählen Sie eine gesunde pflanzliche Ernährung, die reich an Obst, Gemüse, Vollkornprodukten und gesunden Fetten ist.
- Ein gesundes Gewicht beibehalten. Wenn Sie übergewichtig oder fettleibig sind, reduzieren Sie die Anzahl der Kalorien, die Sie täglich zu sich nehmen, und bewegen Sie sich mehr. Wenn Sie ein gesundes Gewicht haben, arbeiten Sie daran, es zu halten, indem Sie sich gesund ernähren und Sport treiben.
- Übung. Treiben Sie an den meisten Tagen der Woche Sport. Holen Sie sich zuerst ein OK von Ihrem Arzt, wenn Sie nicht regelmäßig Sport treiben.
Ikke-alkoholholdig fettlever behandling
Kilder:
- Pandyarajan V, et al. Screening auf eine nichtalkoholische Fettlebererkrankung in der Hausarztpraxis. Gastroenterologie & Hepatologie. 2019; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6676352/. Abgerufen am 14. August 2019.
- Nicht alkoholische Fettleber. Amerikanische Leberstiftung. https://liverfoundation.org/for-patients/about-the-liver/diseases-of-the-liver/non-alkoholic-fatty-liver-disease/. Abgerufen am 20. Juli 2021.
- Nichtalkoholische Fettlebererkrankung (NAFLD) und NASH. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/liver-disease/nafld-nash. Abgerufen am 20. Juli 2021.
- Sheth SG, et al. Epidemiologie, klinische Merkmale und Diagnose der nichtalkoholischen Fettlebererkrankung bei Erwachsenen. https://www.uptodate.com/contents/search. Abgerufen am 20. Juli 2021.
- Kellermann RD, et al. Nicht alkoholische Fettleber. In: Conn’s Current Therapy 2019. Elsevier; 2019. https://www.clinicalkey.com. Abgerufen am 26. Juli 2019.
- Wijarnpreecha K, et al. Kaffeekonsum und Risiko einer nichtalkoholischen Fettlebererkrankung: Eine systematische Überprüfung und Metaanalyse. Europäische Zeitschrift für Gastroenterologie und Hepatologie. 2017. doi: 10.1097/MEG.0000000000000776.
- Ludwig J., et al. Nichtalkoholische Steatohepatitis: Erfahrungen der Mayo Clinic mit einer bisher unbenannten Krankheit. Verfahren der Mayo-Klinik. 1980;55:434.
- Nichtalkoholische Fettlebererkrankung (NAFLD). Merck Manual Professional-Version. https://www.merckmanuals.com/professional/hepatic-and-biliary-disorders/approach-to-the-patient-with-liver-disease/non Alcoholic-fatty-liver-disease-nafld. Abgerufen am 20. Juli 2021.
- Malhi H., et al. Nichtalkoholische Fettleber: Optimierung der Auswahl vor der Transplantation und der Pflege nach der Transplantation zur Maximierung des Überlebens. Aktuelle Meinung zur Organtransplantation. 2016. doi: 10.1097/MOT.0000000000000283.
- Heimbach JK, et al. Kombinierte Lebertransplantation und Schlauchmagenresektion für Patienten mit medizinisch komplizierter Adipositas und Lebererkrankungen im Endstadium. Amerikanisches Journal für Transplantation. 2013. doi: 10.1111/j.1600-6143.2012.04318.x.
- Bazerbachi F. et al. Jüngste klinische Ergebnisse endoskopischer bariatrischer Therapien als Intervention bei Adipositas. Klinische Endoskopie. 2017. doi: 10.5946/ce.2017.013.
- Jensen NA. Allscripts EPSi. Mayo-Klinik. 2. Juli 2021.

 Suche
Suche
 Mein Konto
Mein Konto