Pankreatīts
Pankreatīts
pārskats
Pankreatīts, ko izraisa žultsakmeņi
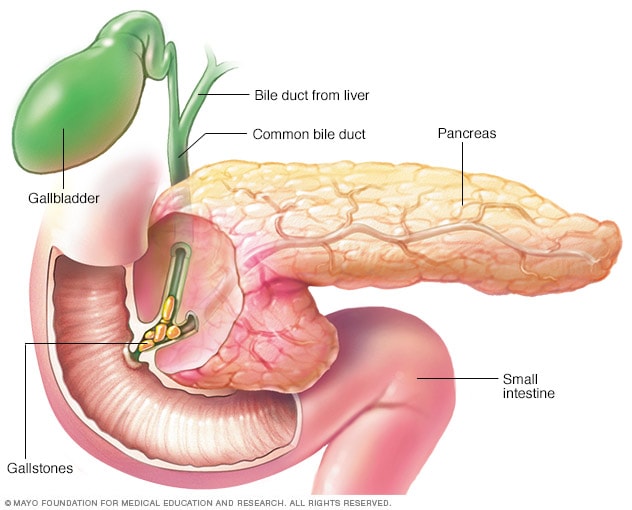
Pankreatīts, ko izraisa žultsakmeņi
Žultsakmeņi ir izplatīts pankreatīta cēlonis. Žultsakmeņi, kas veidojas žultspūslī, var izslīdēt no žultspūšļa un bloķēt žults ceļu, neļaujot aizkuņģa dziedzera enzīmiem iekļūt tievajās zarnās un piespiežot tos atpakaļ aizkuņģa dziedzerī. Pēc tam fermenti sāk kairināt aizkuņģa dziedzera šūnas, izraisot ar pankreatītu saistītu iekaisumu.
Pankreatīts ir aizkuņģa dziedzera iekaisums. Aizkuņģa dziedzeris ir garš, plakans dziedzeris, kas atrodas aiz kuņģa vēdera augšdaļā. Aizkuņģa dziedzeris ražo fermentus, kas veicina gremošanu, un hormonus, kas palīdz regulēt veidu, kā jūsu ķermenis apstrādā cukuru (glikozi).
Pankreatīts var izpausties kā akūts pankreatīts, kas nozīmē, ka tas parādās pēkšņi un ilgst vairākas dienas. Dažiem cilvēkiem attīstās hronisks pankreatīts, pankreatīts, kas rodas daudzus gadus.
Viegli pankreatīta gadījumi uzlabojas ar ārstēšanu, bet smagi gadījumi var izraisīt dzīvībai bīstamas komplikācijas.
Simptomi
Pankreatīta pazīmes un simptomi var atšķirties atkarībā no tā, kāda veida jums ir.
Akūta pankreatīta pazīmes un simptomi ir:
- Oberbauchschmerzen
- Bauchschmerzen, die in den Rücken ausstrahlen
- Zärtlichkeit beim Berühren des Bauches
- Fieber
- Schneller Puls
- Brechreiz
- Erbrechen
Hroniska pankreatīta pazīmes un simptomi ir:
- Oberbauchschmerzen
- Bauchschmerzen, die sich nach dem Essen schlimmer anfühlen
- Abnehmen ohne es zu versuchen
- Ölige, stinkende Stühle (Steatorrhoe)
Kad jāiet pie ārsta?
Sazinieties ar savu ārstu, ja Jums ir akūtas vai ilgstošas sāpes vēderā. Nekavējoties meklējiet medicīnisko palīdzību, ja sāpes vēderā ir tik spēcīgas, ka nevarat mierīgi sēdēt vai atrast ērtāku stāvokli.
Cēloņi
Pankreatīts rodas, kad gremošanas enzīmi tiek aktivizēti, kamēr tie joprojām atrodas aizkuņģa dziedzerī, kas kairina jūsu aizkuņģa dziedzera šūnas un izraisa iekaisumu.
Ar atkārtotiem akūta pankreatīta uzbrukumiem var rasties aizkuņģa dziedzera bojājumi un izraisīt hronisku pankreatītu. Rētaudi var veidoties aizkuņģa dziedzerī, izraisot funkcijas zudumu. Slikti funkcionējoša aizkuņģa dziedzeris var izraisīt gremošanas problēmas un diabētu.
Apstākļi, kas var izraisīt akūtu pankreatītu, ir:
- Gallensteine
- Alkoholismus
- Bestimmte Medikamente
- Hohe Triglyceridspiegel im Blut (Hypertriglyceridämie)
- Hohe Kalziumspiegel im Blut (Hyperkalzämie), die durch eine Überfunktion der Nebenschilddrüse (Hyperparathyreoidismus) verursacht werden können
- Bauchspeicheldrüsenkrebs
- Bauchchirurgie
- Mukoviszidose
- Infektion
- Verletzung des Bauches
- Fettleibigkeit
- Trauma
Endoskopiskā retrogrādā holangiopankreatogrāfija (ERCP), procedūra, ko izmanto žultsakmeņu ārstēšanai, var izraisīt arī pankreatītu.
Dažreiz pankreatīta cēlonis nekad netiek atrasts. To sauc par idiopātisku pankreatītu.
Riska faktori
Faktori, kas palielina pankreatīta risku, ir:
- Übermäßiger Alkoholkonsum. Untersuchungen zeigen, dass starke Alkoholkonsumenten (Menschen, die vier bis fünf Drinks pro Tag konsumieren) ein erhöhtes Risiko für Pankreatitis haben.
- Zigaretten rauchen. Raucher entwickeln im Durchschnitt dreimal häufiger eine chronische Pankreatitis als Nichtraucher. Die gute Nachricht: Wenn Sie mit dem Rauchen aufhören, verringert sich Ihr Risiko um etwa die Hälfte.
- Fettleibigkeit. Es ist wahrscheinlicher, dass Sie eine Pankreatitis bekommen, wenn Sie fettleibig sind.
- Diabetes. Diabetes erhöht das Risiko einer Pankreatitis.
- Pankreatitis in der Familienanamnese. Die Rolle der Genetik wird bei chronischer Pankreatitis zunehmend anerkannt. Wenn Sie Familienmitglieder mit dieser Erkrankung haben, steigen Ihre Chancen – insbesondere in Kombination mit anderen Risikofaktoren.
Komplikācijas
Pankreatīts var izraisīt nopietnas komplikācijas, tostarp:
- Nierenversagen. Eine akute Pankreatitis kann zu Nierenversagen führen, das bei schwerem und anhaltendem Nierenversagen mit einer Dialyse behandelt werden kann.
- Atembeschwerden. Akute Pankreatitis kann chemische Veränderungen in Ihrem Körper verursachen, die Ihre Lungenfunktion beeinträchtigen und dazu führen, dass der Sauerstoffgehalt in Ihrem Blut auf gefährlich niedrige Werte abfällt.
- Infektion. Akute Pankreatitis kann Ihre Bauchspeicheldrüse anfällig für Bakterien und Infektionen machen. Bauchspeicheldrüseninfektionen sind schwerwiegend und erfordern eine intensive Behandlung, z. B. eine Operation zur Entfernung des infizierten Gewebes.
- Pseudozyste. Akute Pankreatitis kann dazu führen, dass sich Flüssigkeit und Ablagerungen in zystenartigen Taschen in Ihrer Bauchspeicheldrüse ansammeln. Eine große Pseudozyste, die reißt, kann Komplikationen wie innere Blutungen und Infektionen verursachen.
- Unterernährung. Sowohl akute als auch chronische Pankreatitis können dazu führen, dass Ihre Bauchspeicheldrüse weniger der Enzyme produziert, die zum Abbau und zur Verarbeitung von Nährstoffen aus der Nahrung benötigt werden. Dies kann zu Unterernährung, Durchfall und Gewichtsverlust führen, obwohl Sie möglicherweise die gleichen Lebensmittel oder die gleiche Menge an Lebensmitteln zu sich nehmen.
- Diabetes. Schäden an insulinproduzierenden Zellen in Ihrer Bauchspeicheldrüse durch chronische Pankreatitis können zu Diabetes führen, einer Krankheit, die die Art und Weise beeinflusst, wie Ihr Körper Blutzucker verwendet.
- Bauchspeicheldrüsenkrebs. Eine lang anhaltende Entzündung in Ihrer Bauchspeicheldrüse, die durch eine chronische Pankreatitis verursacht wird, ist ein Risikofaktor für die Entwicklung von Bauchspeicheldrüsenkrebs.
Pankreatīta aprūpe
Avoti:
- Pankreatitis. Nationales Institut für Diabetes und Verdauungs- und Nierenerkrankungen. https://www.niddk.nih.gov/health-information/digestive-diseases/pancreatitis. Abgerufen am 5. August 2021.
- Pankreatitis: Akute und chronische. Amerikanisches College für Gastroenterologie. https://gi.org/topics/pancreatitis-acute-and-chronic/. Abgerufen am 5. August 2021.
- Feldman M. et al., Hrsg. Magen-Darm- und Lebererkrankungen von Sleisenger und Fordtran: Pathophysiologie, Diagnose, Management. 11. Aufl. Elsevier; 2021. https://www.clinicalkey.com. Abgerufen am 13. August 2021.
- Richardson A. et al. Akute Pankreatitis und Diabetes mellitus: Eine Überprüfung. Koreanisches Journal für Innere Medizin. 2021; doi:10.3904/kjim.2020.505. Abgerufen am 13. August 2021.
- Komplementäre Pankreatitis-Therapien. Nationale Bauchspeicheldrüsenstiftung. https://pancreasfoundation.org/patient-information/acute-pancreatitis/complementary-pancreatitis-therapies/. Abgerufen am 5. August 2021.
- Braswell-Pickering EA. Allscripts EPSi. Mayo-Klinik. 15. Juli 2021.
- Khanna S (Expertenmeinung). Mayo-Klinik. 18. August 2021.

 Suche
Suche
 Mein Konto
Mein Konto